Professional Documents
Culture Documents
Guia de Gineco 1
Uploaded by
yadiraperezCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Guia de Gineco 1
Uploaded by
yadiraperezCopyright:
Available Formats
CUESTIONARIO DE GINECOLOGA I Como se clasifican los rganos femeninos de la reproduccin Externos e internos Cuales son las estructuras de la pudenda
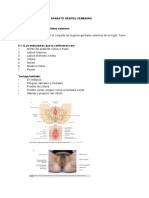
(vulva, rganos genitales externos) Monte de Venus, labios mayores, labios mayores, cltoris, himen, vestbulo de la vagina, orificio uretral y estructuras glandulares y vasculares Que es el monte de Venus Es una almohadilla adiposa que cubre la snfisis pubiana. Cubierta por el triangulo de vello, cuya base esta a nivel del margen superior de la snfisis y el vrtice termina en el peine, donde el vello pbico crece hacia adentro. Que caracteriza a los labios mayores Son dos pliegues de tejido adiposo Embriolgicamente son el homologo al escroto masculino Se vuelven menos prominentes con el nmero de partos y con la edad Miden de 7-8 cm. de largo y de 2-3 de ancho Poseen vello y glndulas Debajo de la piel hay una capa de tejido conectivo denso y avascular Que caracteriza a los labios menores Esta cubierto por epitelio escamoso estratificado que forma numerosas papilas No hay folculos pilosos pero si hay folculos sebceos y ocasionalmente glndulas sudorparas El pliegue inferior que converge en la parte superior forma el frenillo del cltoris El pliegue superior que converge en la parte superior forma el prepucio del cltoris En la parte inferior que se fusiona forma la horquilla de las mujeres nulpara Que caracteriza al cltoris Es embriolgicamente homologo al pene Esta formado por glande cuerpo y dos races Rara vez excede los 2 cm.. de longitud aun cuando esta erecto Apunta hacia abajo y hacia adentro por la traccin de los labios menores Es el principal rgano ergeno de la mujer Los vasos del cltoris erctil se conectan con los bulbos vestibulares Las estructuras de sensaciones erticas abundan en los labios menores y el prepucio del cltoris Como esta constituido el glande Esta constituido por clulas en forma de huso Como esta compuesto el cuerpo del cltoris Por 2 cuerpos cavernosos en cuyas paredes hay fibras musculares lisas Que caracteriza las races del cltoris Se originan en la superficie inferior de las ramas isquiopubianas y se fusionan justo debajo del punto medio pubiano para formar el cuerpo Que caracteriza al vestbulo de la vagina Tiene una forma de almendra limitada lateralmente por los labios menores Se extiende desde el cltoris hasta la horquilla Es la estructura funcionalmente madura del seno urogenital del embrin Esta perforada por 6 aberturas La porcin posterior entre la horquilla y la abertura vaginal se llama fosita navicular y solo se percibe en las nulpara Cuales son las 6 aberturas que perforan el vestbulo de la vagina Una uretra Una vagina Dos conductos de las glndulas parauretrales (skene) Dos conductos de las glndulas de bartholino Que caracteriza las glndulas de bartholino
Son dos estructuras compuestas 0.5-1 cm. de largo. Se sitan a cada lado del introito vaginal, por debajo del msculo constrictor de la vagina. Poseen un conducto cada uno de ellas aproximadamente 1.5-2 cm. de largo. Durante el coito secretan un lquido mucoide que lubrican la vagina. Son muy susceptibles a albergar neisseria gonorrhoeae. Que caracteriza al orificio uretral Tiene una hendidura vertical que puede ser distendida 4-5 mm. En su vestbulo se encuentran los conductos parauretrales o de skene cuyo dimetro es de 0.5 mm y de longitud variable. Que caracteriza a los bulbos vulgares Se ubican debajo de la mucosa del vestbulo de la vagina Son una agregacin de venas con forma de almendras de 3-4 cm.. de longitud por 1-2 de ancho Embriolgicamente corresponden al anclaje del cuerpo esponjoso del pene En TDP son empujados hacia arriba debajo del arco pubiano Su ruptura da lugar a hematoma o hemorragia vulvar Que caracteriza al himen Esta formado por tejido conectivo elstico y colgeno Interna y externamente esta cubierto por epitelio escamoso estratificado Puede tener forma: anular, septado o fimbriado (en este no es posible determinar la virginidad) y cribiforme No posee glndulas, msculo ni innervacin En la recin nacida el himen es muy vascular A que se le conoce como himen complaciente Al himen que posee bastante elasticidad Que complicaciones puede tener un himen completamente cerrado Una hematmetra (coleccin de sangre menstrual en la vagina) Una piometra (coleccin de pus en la vagina) Que caracteriza a la vagina Se extiende desde la vulva hasta el tero y se ubica entre la vejiga y el recto Es el rgano femenino de la copula y parte del canal de parto Su porcin superior se origina de los conductos de Muller y la parte inferior se originan del seno urogenital Anteriormente esta separada por el septum vesicovaginal de la uretra y la vejiga Posteriormente esta separada por el septum rectovaginal de el recto y la vagina Su longitud vara de 6-8 a 7-10 cm.. Esta compuesta de epitelio escamoso estratificado no queratinizado Normalmente en la vagina no hay glndulas Cuales son las bacterias predominantes durante el embarazo, que dan lugar a una secrecin acida copiosa Los lactobacilos Como esta irrigada la vagina Tercio superior: ramas cervicovaginales de las arterias uterinas Tercio medio: arterias vesicales inferiores Tercio inferior: arteria rectal meda y pudenda interna De donde deriva la arteria vaginal Directamente De La Iliaca Interna Donde drena la sangre de la vagina En las venas iliacas internas Donde drenan los linfticos de la vagina Tercio superior: ganglios iliacos Tercio medio: ganglios iliacos internos Tercio inferior: ndulos linfticos inguinales Como esta inervada la vagina Por escasas terminaciones nerviosas libres entre las papilas (corpsculos genitales) Cual es el PH vaginal
El PH de la vagina esta entre 3.5-6 el cual es mantenido por el bacilo de doderline Que es la decidua Es el endometrio de la mujer embarazada Que es la menstruacin vicariante Es la menstruacin producida por endometrio ubicado en lugares ectpicos Para que sirven los ejercicios de Kejel Para tonificar el perin Que significa la sigla BUS Bartholino, Uretra y Skene (refierese a las aberturas de los conductos) Cuales son las estructuras internas femeninas tero Trompas de Falopio Ovarios Pelvis sea Que nos indica el signo de cullen (halo morado periumbilical) Un embarazo ectpico o una pancreatitis Cuales son las razones por las que cambia el PH vaginal Lavados vaginales Embarazo Anticonceptivos orales Sangrado por deprivacion de estrgenos Uso de antibiticos Que caracteriza al tero Es el rgano muscular que esta cubierto parcialmente por peritoneo o serosa Es el principal rgano interno Cuando esta grvido se hipertrofia Del tero solo el cuerpo se contrae, el cuello y el crvix no se contraen solo se borran y se dilatan El tamao y la forma varia mucho con la edad y el nmero de partos, antes de la pubertad mide de 2.5-3.5, en la adulta nulpara 6-8 y en la multpara 9-10 cm.. y su peso varia de 50-70 para la nulpara y 50-80 o mas para la multpara El cuerpo esta compuesto principalmente de msculo que es escaso en el cuello (10%) que esta formado por tejido elstico, colgeno y vasos. Como esta anatmicamente ubicado el tero Se ubica detrs de la vejiga y delante del recto Casi toda la pared posterior esta cubierta por serosa peritoneal En fondo del saco de Douglas o saco rectouterino esta formado por la porcin inferior de la serosa peritoneal posterior La porcin antero inferior esta unida a la pared de la vagina Cual es el tamao y la forma del tero Tiene la forma de una pera aplanada y consta de 2 partes: una triangular que es el cuerpo y la cilndrica que es el cuello o el crvix Posee un istmo que es la porcin del tero entre el orificio cervical interno y la cavidad endometrial y este se forma el segmento inferior del tero durante el embarazo La superficie anterior es casi plana mientras que la posterior es convexa Las trompas de Falopio salen de los cuernos en la unin de los bordes laterales superiores En fundus es la parte convexa superior, localizada entre las trompas de Falopio Cual es la relacin de tamao que existe entre el cuerpo del tero y el cuello En mujer en premenarca el cuerpo es la mitad de tamao del cuello En mujer nulpara el cuerpo y el cuello son iguales En mujer multpara el cuerpo es casi 2/3 mas grande que el cuello Por que disminuye el tero en la menopausia Por la atrofia del miometrio y el endometrio incluyendo sus glndulas Que caracteriza al tero durante el embarazo
Su peso pasa de 70 gramos en su estado no grvido a 1.100 gramos al final del embarazo con un volumen de 5 litros Como esta dividido el cuello por su fijacin a la vagina En una porcin vaginal (anteriormente) y otra supravaginal (posteriormente) Que caracteriza al orificio cervical externo del tero Vara mucho. Antes del parto es una abertura ovalada despus de este se convierte en una hendidura transversal que forma el labio anterior y posterior del crvix (le permite determinar si ha dado a luz va vaginal) A que se debe la notable dilatacin del cuello durante el parto A la disociacin del colgeno Que son los quistes de Naboth Son quistes de retencin formados por la oclusin de los conductos de las glndulas cervicales Como esta compuesta la pared del cuerpo del tero Una capa muscular: miometrio Una capa mucosa: endometrio que esta formado por epitelio superficial, glndulas y tejido mesenquimatoso Una capa serosa: formada por peritoneo Cuales son las 3 fases del endometrio en el cual se experimentan cambios ciclicos Menstrual Proliferativa (folicular) Secretoria (lutea) Cuantos y cuales son los ligamentos que tiene el tero Tiene 4 pares de ligamentos (8 en total) los cuales son: Ligamentos anchos: cubren y protegen los vasos sanguneos Ligamentos redondos: le da orientacin para que no ande suelto Ligamentos cardinales (cervical transverso o de Makenrodt): sostiene al tero Ligamentos terosacros: mantiene para atrs al cervix y lo ponen en anteroversoflexion (posicin habitual que es escuchado hacia delante) Donde se producen los estrgenos En ovarios, corteza suprarrenal y placenta Cuales son los vasos que irrigan al tero Arteria uterina: una de las ramas principales de la iliaca interna Arteria ovrica: rama directa de la aorta Como se divide la arteria uterina En dos ramas: la arteria cervicovaginal (menor), irriga la porcin inferior del cuello y superior de la vagina La arteria principal: fundica, tubarica, ovrica (esta se anastomosa con al rama Terminal de la arteria ovrica) Que nombre reciben las arterias en el miometrio y el endometrio En el miometrio las arterias arcuatas y luego las radiales En el endometrio las arterias basales y las helicoidales Donde drena la sangre del tero La porcin superior del tero drena en el plexo pampiniforme La vena ovrica izquierda drena en la vena cava El ovario derecho drena en la vena renal izquierda De cuanto es el flujo tero placentario durante el embarazo 500-700 ml/minuto En cuales ganglios drena el tero El cuello drena en ganglios hipogstricos Los del cuerpo en ganglios linfticos periaorticos Como esta inervado el tero Parasimptico: nervios pelvianos II, III, IV nervio sacro Simptico plexo iliaco interno originado en el plexo aortico para luego entrar al plexo terovaginal de Frankerhauser Que caracteriza a las trompas de Falopio
Miden de 8-14 cm. de longitud Estn cubiertos de peritoneo Cada trompa consta de porcin intersticial, istmo (porcin estrecha de la trompa 2-3 mm), ampolla (porcin mas ancha 5-8 cm.) e infundbulo (extremidad fimbriada) Posee 2 capas musculares: una circular interna y otra longitudinal externa Su musculatura tubarica experimenta contracciones reguladas por los cambios hormonales Poseen una capa que tiene clulas ciliadas (extremidades) y otras secretorias El origen del tero y las trompas de Falopio estn en los conductos de muller y aparecen en la quinta semana del embarazo Sirvan para trasladar el ovulo a la cavidad uterina Que caracteriza a los ovarios Son los encargados de la formacin y expulsin de vulos y la sntesis y secrecin de hormonas esteroideas Miden 2.5-5 de largo, 1.5-3 de ancho y 0.6-1.5 de grueso despus de la menopausia disminuyen de tamao Cada ovario consta de 2 partes: corteza (ubicacin de los vulos y folicular de Graaf) y medula Reciben innervacin simptica y parasimpatica Al inicio de la pubertad contienen 200000-400000 ovocitos Cuando comienza a funcionar la placenta 17 das despus de la fecundacin, donde se establece la circulacin en las vellosidades Cuando comienza a funcionar el corazn En la tercera semana Cuando comienza a funcionar el estomago En la quinta semana Donde se forman los primeros glbulos rojos En el saco vitelino Cuanto dura el puerperio Seis semanas Cual es la complicacin principal durante el puerperio El sangrado Que es el globo de seguridad de Pinard Es el tero contrado que evita el sangrado Que nervio inerva del cltoris para abajo El nervio pudendo Como funciona la T de cobre como mtodo anticonceptivo Produciendo una reaccin que impide que se implante el blastocisto PELVIS SEA Como esta compuesta la pelvis De 4 huesos: el sacro, el coxis y dos coxales Como estn formados los huesos coxales Estn formados por la fusin del iliaco, isquion y el pubis Como estn unidos los coxales al sacro Por las condrosis sacro iliacas y entre si por la snfisis del pubis Donde se ubica la pelvis falsa y la verdadera La pelvis falsa se localiza sobre la lnea Terminal y la verdadera debajo de esta Como esta limitada arriba y abajo la porcin ms importante en el parto (la pelvis verdadera) Arriba: por el promontorio, alas del sacro, lnea terminal y el margen Terminal de los huesos pbicos Abajo: por el estrecho inferior de la pelvis Cual es la altura de la pelvis En la regin posterior mide 10 cm. y en la regin anterior 5 cm. (snfisis pubiana) Como estn formadas las paredes de la pelvis verdadera Por hueso y ligamentos Como esta limitada la pelvis verdadera
Limite posterior: superficie anterior del sacro Limite lateral: superficie interna de los huesos isquiticos y ligamentos y escotaduras sacrociaticas Limite anterior: huesos pubianos, ramas ascendentes de superiores de los huesos isquiticos y formenes obturadores Por que las espinas isquiticas tienen bastante importancia obsttrica Porque la distancia entre ellas representa el menor dimetro pelviano Cuanto mide desde el promontorio (borde superior anterior de la primera vrtebra) hasta la punta del sacro En la lnea recta 10 cm. a travs de la concavidad 12 cm. Cuales son las articulaciones de la pelvis La de la snfisis del pubis: unida por el ligamento arcuato. La sacro iliaca Porque se adopta la posicin de litotoma durante el parto Porque permite un mayor desplazamiento de la articulacin sacro iliaca (1.5-2 cm.) Cuales son los planos imaginarios de la pelvis Estrecho superior de la pelvis Estrecho inferior de la pelvis El plano medio pelviano El plano de los mayores dimetros (no tiene importancia obsttrica) Cuales son los 4 dimetros que se identifican en el estrecho superior de la pelvis El antero posterior, el transversal dos oblicuos Cuales son los 3 dimetros anteroposteriores de la pelvis en el estrecho superior El conjugado verdadero El conjugado obsttrico mide 10 cm. y es la mnima distancia desde el promontorio hasta el pubis El conjugado diagonal clnicamente medible y al restarse 1.5-2 da el tamao del conjugado obsttrico Cual es el dimetro transversal Es la mayor distancia entre las lneas terminales y se intercepta con el conjugado obsttrico a 4 cm. delante del promontorio formando el dimetro sagital posterior Que caracteriza a los dimetros oblicuos Miden 13 cm. aproximadamente y se extienden desde la sincondrosis sacroiliacas hasta la eminencia iliopectina del lado opuesto Que caracteriza al plano medio de la pelvis A nivel interespinoso es el plano de las menores dimensiones de la pelvis (10 cm.). Es de importancia en un atascamiento de la cabeza. Su dimetro anteroposterior es de 11.5 cm.. El dimetro anteroposterior interceptado con el dimetro interespinoso forman el dimetro sagital a 4.5 cm. del sacro Cuales son los 3 dimetros del estrecho inferior de la pelvis Anteroposterior: borde inferior de la snfisis del pubis hasta la punta del sacro 9.5-11.5 cm.. Transversal: entre las tuberosidades isquiticas. Sagital posterior: desde la punta del sacro hasta las intersecciones de las lneas 7.5 cm., de este depende el pronostico para un parto vaginal El dimetro biisquiatico mide 11 cm. El ngulo subpubico mide de 90-100 grados y se evala con el puo Como se clasifican la pelvis segn Cadwell-Molloy Pelvis ginecoide: redondeada, dimetros sagitales casi iguales (39 %) Pelvis androide: 33 % Pelvis antropoide: 9.5 % Pelvis platipeloide: 3 % Como se realiza la clasificacin de Cadwell-Molloy A travs de la lnea transversal del estrecho superior que divide la pelvis en segmento anterior y posterior Porque las formas de los segmentos anteriores y posteriores de las pelvis son importantes Porque el segmento posterior determinan el tipo de pelvis. Y el segmento anterior determina la tendencia Que caracteriza a la pelvis ginecoide Los dimetros sagitales y posteriores son casi iguales
Tiene una forma redonda El sacro no esta inclinado hacia delante, ni hacia atrs Las espinas no son prominentes El arco pubiano es ancho Que caracteriza la pelvis androide El dimetro sagital posterior es mas estrechos que el anterior Las espinas isquiticas son prominentes El sacro esta dispuesto hacia delante, es recto y casi sin curva Es de mal pronostico para el parto vaginal Que caracteriza la pelvis androide Tiene un dimetro anteroposterior mayor que el transversal El sacro habitualmente tiene seis segmentos y es recto lo que a hace mas profunda Las espinas isquiticas son prominentes y el arco pubiano estrecho Que caracteriza la pelvis platipeloide Tiene forma de gineciode aplanada El dimetro anteroposterior y el transversal es ancho El sacro es corto y esta curvado y girado hacia atrs (pelvis poco profunda) Es al mas rara y se encuentra en el 3 % de las mujeres Cuales son las pelvis mas frecuentes Las de tipo intermedio Que es el encajamiento Es el descenso del plano biparietal de la cabeza fetal a un nivel inferior del estrecho superior de la pelvis. Lo que clnicamente indica que el estrecho superior es adecuado para la cabeza fetal. Y puede ser evaluado con examen vaginal o rectal o con la palpacin abdominal Cuanto debe medirle dimetro biisquiatico, intertuberositario y/o dimetro transversal del estrecho superior Mas de 8 cm. Como se estima el plano medio de la pelvis No hay forma directa de hacerlo, si el dimetro biisquiatico es menor de 8 debe suponerse una contraccin de esa regin Como se clasifica el parto Distcico y eutsico Cual es el punto 0 en el tacto vaginal El nivel de las espinas isquiticas, siendo un punto de referencia desde donde se cuenta como enteros negativos hacia arriba y enteros positivos hacia abajo. Y al alcanzarse +3 entonces comienza la distensin del perine (perinear) Cuanto avanza la cabeza en la pelvis para que exista distensin del perine (perinear) 6 cm. cuando la parte mas baja de la cabeza esta a nivel de las espinas isquiticas indica que el dimetro biparietal ya paso la parte mas estrecha de la pelvis porque la pelvis mide 5 cm. y la altura biparietal mide 3 lo que indica que esta 2 cm. mas abajo del nivel mas estrecho a esto se le llama ENCAJAMIENTO Cual Es La Posicin Ideal Y Ms Frecuente Para El Parto La occipito pbica (ceflico y flexionado con la fontanela posterior Cuales son las presentaciones que no son compatibles con en parto La presentacin de frente, mento sacra Cuales son los tres segmentos distcicos del feto (ovoide integrado) Biparietal: mide 9.5 es el mas critico por la dureza y tamao de la cabeza Biacromial: mide 12 es el mas grande pero a su vez el mas acomodable Bitrocanterico: mide 9.5 cm. todos terminan en cesrea (plvico-podlico) Cuales pueden ser las causas de distocias Fetal Macrosomico Presentacin anormal Ovulares Malformaciones Anexos placenta cordn
membranas Contractibilidad Maternas Canal de parto Pelvis sea Como esta constituido el tnel o canal de parto Por una estructura sea. Pelvis sea en este se pueden producir distocias de partes seas Por un conjunto de msculos aponeurosis: canal blando o piso de las pelvis. En este se producen las distocias de partes blandas ejemplo quistes de Gardner Porque no se deben hacer cesreas electivas en primigestas Porque el parto tiene menor morbimortalidad que la cesrea Que es el parto Es la expulsin de los productos de la concepcin por va vaginal una vez que han alcanzado la viabilidad Cuanto mide el dimetro biparietal Mide 9.5 cm. de ancho y 3 cm. de alto En que caso se puede tener un encajamiento incorrecto Cuando se presenta un capuz sucedneo Cuales son los dos propsitos de las contracciones uterinas?. Cual es la mejor forma de conocer si una pelvis es adecuada La pelvimetria clnica que no es la mejor pero si la nica. Y esta se realiza al medirle el conjugado obsttrico Cual es la parte ms importante a calcular en la pelvimetria obsttrica El conjugado obsttrico, el cual se obtiene de restar 1.5-2 cm. del conjugado diagonal Que es fijacin de la cabeza fetal Es un descenso a travs del estrecho superior de la pelvis hasta la profundidad tal que no permite un movimiento libre Porque decimos que el dimetro interespinoso es el ms subjetivo de todos los que se miden Porque pueden ser convergentes Como pueden ser las distocias Distocias de partes blandas Distocias de la pelvis sea OBSTETRICIA CONCEPTOS GENERALES Que es obstetricia Es la especialidad mdica que se ocupa del embarazo, parto y puerperio, cuyo objetivo es conseguir que todo embarazo deseado culmine con una madre y nio sano Que es ginecologa Rama de la medicina que se ocupa del reconocimiento, prevencin y tratamiento de las enfermedades de los rganos genitales femeninos Cuales son los diez logros de la salud pblica entre 1990-1999 Vacunacin Seguridad en vehculos a motor Lugares de trabajo mas seguros Control de las enfermedades contagiosas Disminucin de las muertes por enfermedades coronarias e infartos Alimentacin mas sana Madres y bebes mas sanos Planificacin familiar Fluoracin del agua potable Que es el periodo perinatal de acuerdo a la edad gestacinal Partes blandas
Es el tiempo comprendido entre las 20 semanas de edad gestacinal a los 28 das posparto Que es el periodo perinatal de acuerdo al peso Son todos los recin nacidos que peses 500 gramos o mas y finaliza a los 28 das posparto Que es el nacimiento Es la expulsin completa o extraccin de un feto del cuerpo de la madre Como se define el peso al nacer Es el peso del recin nacido determinado inmediatamente despus de nacer, el cual ser expresado con la exactitud de 1 gramo Que es tasa de nacimiento Es el nmero de nacidos vivos por 1000 habitantes Que es tasa de fertilidad Es el nmero de nacidos vivos por cada 1000 mujeres entre 15-44 aos de edad Cuando se considera a un recin nacido, nacido vivo Cuando el recin nacido respira espontneamente, o cuando presenta signos de vida al nacer Cuando se determina que un feto esta muerto Cuando no presenta signos de vida al nacer o despus de nacer Cuales son los tipos de muerte neonatal Muerte neonatal temprana: RN muere en los primeros 7 das despus del nacimiento Muerte neonatal tarda: RN muere entre los 8-28 das despus del nacimiento Que es tasa de mortalidad fetal Es el nmero de fetos muertos por cada 1000 nios nacidos vivos o muertos Que es la tasa de mortalidad neonatal Es el nmero de muertes neonatales por cada 1000 nacidos vivos Cual es la tasa de mortalidad perinatal Es el nmero de muertes fetales mas las muertes neonatales por cada 1000 nacimientos Como se define la muerte infantil Como la muerte de los nacidos vivos hasta los 12 meses Como se calcula la mortalidad infantil Como el nmero de muertes infantiles por cada 1000 nacimientos Como puede clasificarse el peso al nacer Bajo peso al nacer: inferior a 2500 gr Muy bajo peso al nacer: inferior a 1500 gr Bajo peso extremo: inferior a 1000 gr al momento del nacimiento Como puede ser un recin nacido de acuerdo a la edad de gestacin Termino: nio entre 37-42 semanas de gestacin o 260-294 das Pretermino: entre 28-37 semanas, menos de 259 das Postermino: despus de 42 semanas o 295 das Que es un aborto Es un feto o embrin expulsado o extrado de la madre durante la primera mitad del embarazo (20 semanas), o cuando pese menos de 500 gramos, antes de que sea viable o que mida menos de 25 cm. Cuando tenemos una interrupcin del embarazo Cuando ocurre una interrupcin intencional del embarazo intrauterino, con el propsito de producir la muerte fetal Cuando ocurre una muerte materna directa Cuando la muerte materna resulta de complicaciones obsttricas, parto, puerperio, intervenciones, omisiones o tratamiento o de cualquier factor resultante de estos Cuando ocurre una muerte materna indirecta Cuando la muerte materna que no es consecuencia directa de la causas obsttricas Como se calcula la proporcin de mortalidad materna Es el nmero de muertes maternas que resultan del proceso reproductivo por cada 100000 nacidos vivos Cuales son las principales causas de muerte en los embarazos extopicos y abortos Las hemorragias y las infecciones Cuales son las principales causas de muerte en pacientes cuyos embarazos finalizaron despus de las 20 semanas La hipertensin, embolias, hemorragias e infecciones
Cuando ocurren las muertes a los neonatos 63% en los primeros 27 das 37% entre el da 28 y el primer ao Cuales son las causas de mortalidad infantil Dificultad respiratoria Hemorragia intraventricular Septicemia Enterocolitis Cuales son los objetivos del embarazo Conseguir que todo embarazo sea deseado y culmine en una madre y nio sanos EMBARAZO ECTOPICO Que es un embarazo ectopico Es la implantacin del blastocisto en otro sitio que no sea la cavidad del cuerpo uterino. Y es la causa mas importante de mortalidad materna en USA durante el primer trimestre, por lo que hay que hacer un diagnostico temprano Cuales son los factores que conllevan a un embarazo ectopico Factores mecnicos Factores funcionales Cuales son los factores principales de un embarazo ectopico Ciruga tubarica correctiva 21% Esterilizacin tubarica 9.3% Embarazo ectopico previo 8.3%* Exposicin al dietilestilbestrol 5.6% *salpingitis o reduccin de los cilios por infeccin previa podra ser la causa Cual es el factor de riesgo mas comn de una implantacin tubarica o embarazo ectopico Una enfermedad inflamatoria pelviana previa secundaria o chlamyda trachomatis Cuales son las causas de estrechamiento o tortuosidad tubarica Aborto, infecciones puerperales, apendicitis, endometritis y en menor grado una cesrea previa Cual es la consecuencia de la exposicin in tero del dietilestilbestrol Anomalas en el desarrollo de las trompas, especialmente en divertculos, orificios accesorios e hipoplasia Cuales pueden ser las causas funcionales del embarazo ectopico Uso de los anticonceptivos orales con progesterona como nico componente Dispositivos intrauterinos con o sin progesterona Uso prolongado de posovulatorios (pldora del da despus) Induccin de la ovulacin Mujeres con trastornos de la fase lutea significativamente elevada Tabaco Duchas vaginales Fracaso de la anticoncepcin Migracin externa del huevo Fertilizacin del cervix (heterotipica) Reproduccin asistida Embarazo ovrico Embarazo abdominal Cuales son las causas de aumento de las tasas de embarazos ectopicos Aumento de ITS que afectan a la regin tubarica Diagnstico temprano asociado a pruebas sensibles para la deteccin de gonadotropina corionica o ecografa transvaginal
Popularidad de los anticonceptivos que previene solo los embarazos intrauterinos no los extrauterinos Esterilidad tubarica no exitosa Aborto inducido seguido de infeccin Aumento del uso de tcnicas de reproduccin asistida Ciruga tubarica Tumores Cual es el sitio mas frecuente para el embarazo ectopico tubarico La ampolla seguida por el istmo y rara vez en las extremidades fimbriadas, en un 95% es tubarico Como esta el embrin o el feto en un embarazo ectopico A menudo ausente o menor de tamao y rara vez se ve un sangrado externo Cuales son las causas de mortalidad materna en Honduras y en USA Infecciones Hemorragias: primera causa de muerte en Honduras y segunda en USA Infecciones Cuales son los sitios donde se puede producir un embarazo ectopico Ampollas: primer sitio de embarazos ectopicos Istmos: segundo sitio de embarazo ectopico Intersticiales: 3% de los embarazos tubaricos Fimbria Cervicales Tubo abdominales Ovricos Ligamento ancho Como ocurre la implantacin del cigoto en la regin tubarica Igual que el tero gracias a la rpida invasin del trofoblasto y a la falta de resistencia de la pared tubarica, a pesar que no existe una decidua propiamente dicha Existen cambios uterinos en el embarazo ectopico Pueden no existir en un 75% pero pueden tambin no presentarse con ablandamiento y crecimiento del cuello uterino Como es el embrin-feto en un embarazo ectopico A menudo esta ausente o es de menor tamao, transformacin del endometrio en decidua que es eliminada y transformada por accin hormonal, ausencia de trofoblastos en la decidua uterina por que en ese lugar no hay embarazo sino que esta en la trompa de Falopio Que es la reaccin de Arias-Stella Es una reaccin NO patognomnica de embarazo ectopico donde se aprecian ncleos hipertrofiados, hipercromaticos, lobulares y con borde irregular, con un citoplasma vacuolado y espumoso y que en ocasiones se encuentra mitosis. Esta puede producirse en un embarazo normal Como puede estar el endometrio en un embarazo ectopico Endometrio secretor 40% Proliferativo 30% Menstrual 6% Decidua presente 20% Porque se produce hemorragia vaginal en el embarazo ectopico Porque la decidua se desprende del tero porque all no esta el embarazo y tiene la caracterstica de ser oscuro y grumoso Cual es la historia natural del embarazo ectopico Aborto tubarico Ruptura tubarica Embarazo abdominal, con la placenta en la regin tubarica Embarazo del ligamento ancho Embarazo intersticial (es el que se produce en el segmento tubarico que penetra el tero) De acuerdo a la ubicacin del embarazo tubarico como este puede evolucionar
El embarazo ampular da lugar a aborto El embarazo itsmico da lugar a ruptura tubarica Que caracteriza al embarazo intersticial El diagnstico puede pasar por alto La ruptura ocurre entre las 8-16 semanas La hemorragia puede ser fatal debido a que el sitio de implantacin esta ubicado entre el ovario y las arterias uterinas Que caracteriza a un embarazo ectopico heterotipico Es aquel que puede ser acompaado por una gestacin uterina coexistente Es mas probable despus de reproduccin asistida Cuando el fundus uterino es mas grande que lo esperado Cuando hay mas de un cuerpo luteo Cuando hay ausencia de sangrado vaginal en presencia de un embarazo ectopico Con niveles persistentes o elevados de gonadotropina despus de un legrado por aborto Cual es el embarazo gemelar de doble huevo mas infrecuente El embarazo simultaneo de ambas trompas de Falopio Porque se producen los embarazos tubouterinos, tuboabdominales y tuboovaricos Por la extensin gradual dentro de la cavidad uterina de los productos de la concepcin que originalmente estaban implantados en la porcin intersticial de la trompa Cuales son los sntomas y signos del embarazo tubarico Dolor en el 95% de los casos, al haber ruptura el dolor puede manifestarse en cualquier parte de abdomen Menstruacin anormal (amenorrea con manchado vaginal) 60-80% de los casos Mareo y debilidad 58% Cambios uterinos debidos a las hormonas placentarias Presin arterial y pulso alterado por hipovolemia o shock Temperatura Masa pelviana. Puede producir un hematocele (sangre acumulada en el saco de Douglas) es patognomnico Culdocentesis: sangre sin cogulos aspirados por medio de una aguja del fondo del saco de Douglas Cuales son las mujeres que pueden tener un embarazo ectopico Mujeres en edad reproductiva Mujeres con vida sexual activa Mujeres que no usan anticonceptivos Mujeres con amenorrea de 2 meses Cuales Con Las Pruebas De Laboratorio Que Ayudan A Diagnosticar Embarazo Tubarico Hb, htc y recuento leucocitario Pruebas urinarias de embarazo: inhibicin de la aglutinacin de ltex, ELISA Pruebas de gonadotropina corionica: se detectan niveles mas bajos de B-hcg que un embarazo normal Pruebas de gonadotropina corionica serica de B-hcg: es el mtodo mas preciso e importante para detectar un embarazo Progesterona serica: un valor arriba de 25ng/mL excluye un EE con una sensibilidad de un 97.5% (nos indica EE) y valores menores de 5 ng/mL, sugieren que el embrin-feto estn muertos Cuales Son Las Imgenes Ecograficas Utilizadas En El Diagnstico De Embarazo Tubarico Ecografa abdominal: 75-80% de positividad, detecta embarazos uterinos hasta 5-6 semanas Ecografa transvaginal: detecta un embarazo de 1 semana, tiene una sensibilidad de 96% y una especificidad de 99% y da el diagnstico mas temprano de embarazo abdominal Ecografa doppler transvaginal: identifica el patrn de anillo de fuego
Cuales son las otras tcnicas quirrgicas que ayudan a diagnosticar un embarazo tubarico Legrado: solo se realiza si se esta seguro que la cavidad uterina esta vaca Laparoscopia: permite diagnstico definitivo, eliminacin de masa ectopica e inyeccin de agentes quimioteraputicos en la masa ectopica Laparotoma Cual es el diagnstico diferencial del embarazo tubarico Salpingitis Amenaza de aborto o aborto incompleto Ruptura de cuerpo luteo Apendicitis Gastroenteritis Cuales son la consideraciones generales a tener en cuenta en un embarazo tubarico Salpingitis Aborto de embarazo intraabdominal Torsin de quistes o apendicitis Colitis Dispositivos Cual es el tratamiento quirrgico y pronostico del embarazo tubarico Laparoscopia: preferida a la laparotoma si la paciente esta estable. Debido a su tiempo de recuperacin Laparotoma Salpingostomia: es el patrn de oro de los procedimientos quirrgicos para embarazo ectopico, se cauteriza y no se sutura y se utiliza para embarazos pequeos menores de 2 cm. de longitud, que se localizan en el tercio distal de la trompa de Falopio Salpingotomia: IDEM al anterior excepto que este se sutura Salpingectomia: se corta la trompa de Falopio, realizndose una reseccin cornudal. Trofoblasto persistente. Esta es la complicacin mas comn de la salpingectomia por lo que es importante aplicar profilcticamente metrotexato 1 mg/kg Reseccion segmentaria y anastomosis: se usa en embarazo ectopico itsmico no roto En Que Consiste El Manejo Medico Del Embarazo Tubarico Metrotexate Seleccin de pacientes Monitoreo de la toxicidad del metrotexate Monitoreo de la eficacia de la terapia Permeabilidad tubarica y fecundidad Tratamiento de salpingosentesis (puncin del ectopico e inyeccin de metrotexate) Cuales Son Las Contraindicaciones Para El Uso De Metrotexate Hemorragia intraabdominal activa Masa mayor de 4 cm., 3.5 tubarica Gestacin mayor de 6 semanas Lactancia Alcoholismo Discracias sanguneas Enfermedad pulmonar activa Cuales Son Otros Tratamientos Utilizados En El Embarazo Tubarico Prostaglandinas F Glucosa hiperosmolar Actinomicina Manejo expectante (incorrecto) Inmunoglobulina antiD profilaxis si el padre es rh positivo y si la madre es rh negativo A que se deben los embarazos abdominales A la ruptura temprana o al aborto de un embarazo tubarico dentro de la cavidad peritoneal Cual es la estadstica de los embarazos abdominales en USA
1-3300 en new Orlens 1-7900 en Indiana 1-25000 en Parkland Cual es el estado del feto en el embarazo abdominal Puede estar vivo y se han salvado en algunos casos Cuales son los sntomas del embarazo abdominal Nausea, vomito, flatulencia, constipacin, diarrea, dolor abdominal, dolor durante los movimientos fetales Como se puede diagnosticar el embarazo abdominal Al palpar el tero al lado del embarazo o al palparlo superficialmente, con imgenes topogrficas, resonancia magntica Que pruebas de laboratorio se realizan en el embarazo abdominal La identificacin de valores elevados de alfafetoproteina Que se evala al estimular con oxitocina un probable embarazo abdominal La falta de contraccin uterina En que consiste el tratamiento del embarazo abdominal En laparoscopia y luego la inyeccin de metrotexate para la placenta Cuales son los criterios diagnsticos para el embarazo ovrico La trompa del lado afectado debe estar intacto El saco fetal debe ocupar la localizacin del ovario El ovario debe estar conectado al tero por el ligamento ovrico En la pared del saco debe encontrarse tejido ovrico definido Cual es el manejo del embarazo ovrico Se maneja quirrgicamente, con ovariectomia habitual Que caracteriza al embarazo cervical Su incidencia es de 1 en 1800 Embarazos con sangrados masivos sin dolor en un 90% El cervix esta parcialmente dilatado Cuales son los criterios para el diagnstico de un embarazo cervical Glndulas cervicales opuesta a la unin placentaria Estrecha unin de placenta y cervix Placenta debajo de la entrada de los vasos uterinos Ausencia de elementos fetales en el cuerpo uterino Hemorragia uterina sin contracciones Cuello reblandecido Cual Es El Periodo De Ventana De Los 20 Das Es aquel que transcurre entre los primeros 8 das en el cual un embarazo puede ser detectado por una prueba de B-hcg y el da 28 que puede ser detectado por una ecografa, durante este periodo el embarazo puede continuar , abortar, o hacer un embarazo ectopico En Que Consiste El Manejo Quirrgico Del Embarazo Cervical Cerclaje: ligadura alrededor del cervix Catter foley Embolizacin arterial En que consiste el manejo medico del embarazo cervical Metrotexate con acido folinico Actinomicina D Podofilotoxina Cuales son otros sitios de embarazos ectopicos Esplnico primario Heptico Retroperitoneal Diafragmtico LA PLACENTA Y LAS MEMBRANAS FETALES
Cuales son los 2 componentes del sistema de comunicacin fetal en el humano El brazo placentario: incluyen procesos nutritivos, endocrinos e inmunolgicos El brazo endocrino (paracrino): incluye componentes funcionales para el mantenimiento del embarazo, tolerancia inmunolgica, homeostasis del volumen de lquido amnitico y la proteccin fsica del feto Cuales son los tejidos embrionarios fetales de la interfase anatmica del componente placentario Los trofoblastos extravellosos y velloso Cuales son los tejidos fetales de la interfase anatmica del componente paracrino Las membranas fetales vasculares, el amnios y el corion liso Como el componente placentario vincula a la madre con el feto Cuando la sangre de la madre baa directamente el sincitiotrofoblasto y la superficie externa de las vellosidades trofoblasticas (placenta hemocorioendotelial) Como es el componente paracrino vincula a la madre con el feto A trace de la yuxtaposicin anatmica y bioqumica del corion liso y el tejido de la decidua parietal Que es el cigoto Es la clula resultante de la fertilizacin del ovocito por un espermatozoide Que es un blastomero Es la esfera slida de clulas formada por aproximadamente 16 blastomeras Que es el blastocisto Es la morula que llega al tero donde se forma una cavidad llena de lquido Que es el embrin Es una masa celular que forma el disco embrionario bilaminar, el cual se extiende hasta fines de la sptima semana Que es el feto Es el producto de la concepcin en desarrollo posterior al embrin A que le llamamos producto de la concepcin A todos los productos histicos de la concepcin como ser embrin-feto, membranas fetales y placenta (tejidos embrionarios y extraembrionarios desarrollados a partir del cigoto) Al cuanto tiempo de la concepcin ocurre la fertilizacin A pocos minutos y no ms de unas horas, por lo que los espermatozoides deben estar presentes en la trompa de Falopio (oviducto) Cuales son los das en el cual el coito presenta mas peligro de fertilizacin 2 das antes o 1 da despus de la ovulacin Cual es la funcin de la masa celular compacta en los polos del blastocisto Masa celular interna: esta destinada a formar el embrin Masa celular externa: esta destinada a formar el trofoblasto Como ocurre la implantacin del blastocisto en el endometrio Inmediatamente antes de la implantacin desaparece la zona pelucida y el blastocisto contacta la superficie endometrial y en ese momento el blastocisto esta compuesto de 107-256 clulas, implantndose habitualmente en el endometrio de la pared superior o posterior del tero Morfolgicamente como pueden ser los trofoblastos Celulares o sincitiales, mononucleares o multinucleares gigantes Que son las clulas de langerhans (citotrofoblasto ms interno) Son clulas contiguas al endometrio que lo invaden y que se convierten en una membrana amorfa multinucleada y continua el sincitio Como se forma el sincitio Por cititrofoblasto que forman agregados y que se fusionan en 3-4 das Que es el trofoblasto Es la pared externa que rodea el blastocisto De que depende la agregacin sincitiotrofoblastica De la sntesis de protenas que involucran la E-cadherina que es una molcula de adhesin celular dependiente de calcio Cual es el progenitor celular del sincitiotrofoblasto El citotrofoblasto Que caracteriza al citotrofoblasto Es frecuente la mitosis
Tiene limites bien demarcados Posee un solo ncleo bien diferenciado Que caracteriza al sincitiotrofoblasto El citoplasma es amorfo No tiene limites definidos Sus ncleos son variados Contiene: o Abundante retculo endoplasmico o Cuerpos de golgi o Mitocondrias o Gotitas de secrecin o Glndulas lipidicas o Membranas plasmticas muy sinuosas Cuales son las hormonas del sincitio Estrgeno Progesterona Gonadotropina Lactato placentario Todas estas aumentan en la medida que aumenta el embarazo Como comienza la implantacin despus de la oposicin y la adhesin del trofoectodermo del blastocisto al epitelio endometrial Por intrusin del citotrofoblasto entre las clulas endometriales, facilitada por la degradacin de la matriz extracelular de la decidua y catalizada por el activador del plasminogeno tipo urocinasa, receptor de activador del plasminogeno-urocinasa y metaloproteinas producidas por el citotrofoblasto, funciones indistintas de las clulas cancerosas metastasicas A que se atribuye la aceptacin y la supervivencia inmunitaria del producto de la concepcin en el tero A la peculiaridad inmunitaria de los trofoblastos, con ausencia de MHC-II y presencia del singular gen HLA case I no de la decidua Cuales son los 2 factores de los que depende la implantacin mediada por el citotrofoblasto Elaboracin de protenas especificas que degradan la matriz extracelular del endometrio o decidua Conmutacin de integrinas el cual es un proceso que facilita la migracin y luego la fijacin de trofoblastos a la decidua Que caracteriza a las interinas Son unas de las 4 molculas de adhesin celular (CAM) Son receptores de superficie que medan la adhesin de clulas a protenas de la matriz extracelular Como el citotrofoblasto invade los vasos deciduales Primero invade la porcin mas superficial del endometrio, luego invade las arteriolas y luego las arterias helicoidales, al invadir el endotelio de las mismas para luego destruirlas Que caracteriza la invasin de las arterias deciduales por el sincitiotrofblasto El citotrofoblasto es el lumen arterial no se replica No es desalojado por el flujo sanguneo Parece migrar contra corriente y presin arterial No se adhiere a las otras clulas Solo afecta arterias helicitas deciduales no as a las venas helicitas Que caracteriza a los blastocistos iniciales A las 72 horas de la fertilizacin del ovulo, 1 blstula de 58 clulas se diferencia en: 5 clulas productoras de embrin 53 clulas destinadas a formar trofoblasto Que caracteriza al sptimo da en que se lleva a cabo la implantacin intersticial El blastocisto se implanta en el fondo, o en la cara lateral izquierda o derecha Se pierde zona pelucida Con la invasin del endometrio se rompen los vasos sanguneos
Como esta constituido el endometrio Capa basal (no se pierde) Capa esponjosa Capa compacta Cuando decimos que hay una placenta previa Cuando la placenta se implanta 5 cm. del conducto cervical Cuales son los tipos de placenta previa Marginal Parcial Total Como se divide la placentacin Periodo prevellositario 7-13 das Periodo vellositario 13 das en adelante Como se divide el periodo prevellositario Etapa prevacunar 7-9 das Etapa lacunar 9-13 das Como se divide el trofoblasto Citotrofoblasto (capa interna) Sincitiotrofoblasto (capa externa) Que caracteriza la etapa lacunar En el sincitio aparecen numerosas vacuolas separadas por traveculas un laberinto Los citotrofoblastos perforan los capilares del endometrio La sangre materna penetra los espacios lacunares En la tercera semana se inicia la circulacin materna (no la fetal) por el espacio intervelloso cuando son perforadas las arterias espirales y el huevo ha completado la anidacion Como esta envuelto el huevo embrionario Por el citotrofoblasto Que encontramos en el interior del blastocisto implantado El disco embrionario (2 hileras de clulas: ectodermo y endodermo) Cavidad amnitica (formada desde el 7-8 da) Saco vitelino o vescula umbilical, se presenta desde el 12-13 da Que caracteriza al saco vitelino Su pared (interna) esta formada por clulas endodrmicas a nivel del disco embrionario, y el resto por clulas mesoteliales que forman la membrana de Heuser Entre la membrana de Heuser y el trofoblasto (citotrofoblasto) esta el mesodermo en dos capas: o Somatopleura parietal: tapiza al trofoblasto en la cara interna o Esplacnopleura visceral, envuelve al saco vitelino, disco embrionario y cavidad amnitica Que caracteriza al periodo vellositario Se intensifica la actividad proliferativa del trofoblasto Las traveculas del sincitio son penetradas por citotrofoblasto para formar las vellosidades primarias Se forman las vellosidades secundarias cuando las vellosidades primarias por mesodermo extraembrionario Las vellosidades terciarias se forman entre los 18-21 das Que caracteriza la cubierta citotrofoblastica El citotrofoblasto prolifera en el extremo distal de las vellosidades terciarias para hacer contacto con la membrana materna Entre la decidua basal y la membrana citotrofoblastica se forma la membrana de Nitabuch Si el trofoblasto llegara a alcanzar la pared basal puede dar lugar a acretismo, incretismo o percretismo Como evolucionan las vellosidades Desde el da 12 se distinguen las vellosidades primarias Entre el da 14-15 entra sangre al espacio intervelloso (circulacin materna) En el da 17 se establece la circulacin placentaria Las vellosidades llegan a tener una extensin de 10m2 La ausencia de vellosidades da lugar a mola hidatidiorme
Como son los componentes de una vellosidad Citotrofoblasto Sincitiotrofoblasto Estroma de las vellosidades Vasos capilares Como esta formado el suelo del espacio intervelloso Por el citotrofoblasto de las columnas clulas Sincitio perifrico de la cubierta trofoblastica Decidua de la placa basal Como esta formada la placa corionica del techo del espacio intervelloso Trofoblasto por fuera Mesodermo fibroso por dentro Cual es la capa del blastocisto que se une al endometrio El corion Que caracteriza a las vellosidades de corion Son numerosas Se ramifican en menor dimetro que las inmaduras Los capilares alcanzan su mximo desarrollo Cuales son las caractersticas del corion Es una membrana formada por el trofoblasto y la capa de mesodermo extraembrionario subyacente Las vellosidades en contacto con la decidua proliferan y forman el corion Se observan en el da 9 Se extiende desde el borde de la placenta Forma la membrana externa del huevo Esta situado entre la caduca uterina y el amnios Esta formada por capa interna (conjuntiva densa) y capa externa restos de trofoblasto Como puede ser el corion Liso (calvo o pulido) Frondoso Que caracteriza al corion liso No tiene vellosidades Es importante para el transporte de solutos y lpidos y para la formacin de prostaglandinas Que caracteriza al corion frondoso Tiene gran cantidad de vellosidades El corion frondoso y la decidua basal dan lugar a la placenta Cuales son las 2 membranas que se observan en el embarazo a trmino El amnios, que es la capa interna que se continua con el cordn El corion, que es la capa externa que se continua con la placenta Quien separa al amnios y al corion La cavidad exocelomica (hasta el final del tercer mes) Como estn constituidos los cotiledones Por vellosidades del corion frondoso que se extiende desde la placa corionica hasta la decidua como vellosidades de anclaje La mayora forman arborescencias que no alcanzan la decidua A medida que madura produce vellosidades mas pequeas Cada cotiledn esta formado por vellosidades truncales principales y sus ramificaciones A medida que se ramifican las vellosidades el trofoblasto va desapareciendo y la pared se hace mas delgada Cuales son las caractersticas principales de los tabiques placentarios Estn compuestos por decidua en los que estn encajadazos elementos trofoblastico Disminuye el grosor del sincitio al envejecer la placenta Desaparecen parcialmente las clulas de Langerhans
Aumentan los capilares Hay una disminucin del estroma Como se divide la decidua Decidua basal: abajo del lugar de implantacin Decidua capsular o refleja: situado encima del huevo en desarrollo, lo que separa la cavidad del tero Decidua verdadera o parietal Por que el endometrio de la embarazada se le llama decidua Porque se desprende con el parto Aumenta el grosor en el embarazo de 5-10 cm. Como esta formada la decidua capsular Por una prominente capa nica de clulas epiteliales que contacta con el corion liso Como esta constituida la decidua parietal y basal Zona compacta: superficial Zona esponjosa: glndulas y vasos sanguneos Zona basal profunda Cual es la zona funcional o caduca Comprende la zona compacta y la esponjosa Cual es la capa de la decidua que permanece despus del parto y da lugar al nuevo endometrio La zona basal Que es la capa de nitabuch Es la zona de degeneracin fibrinoide, es el punto donde el trofoblasto invasor encuentra la decidua Que sustancia bioactiva produce la decidua La prolactina que luego entra al lquido amnitico Que es la necrosis decidual Es un fenmeno de envejecimiento normal que ocurre entre el 1-2 semestre Que caracteriza la madurez placentaria A medida que las vellosidades se ramifican, el volumen y la prominencia del citotrofoblasto (clulas de Langerhans) disminuyen a medida que el sincitio adelgaza los vasos sanguneos adquieren mayor prominencia y se aproximan a la superficie hay disminucin de las clulas de Hofbauer Que caracteriza la placenta Tiene una forma discoide Mide de 10-15 cm. de dimetro Tiene 2-3 cm. de grosor Pesa 500 gramos La cara fetal esta cubierta por amnios La placenta puede ser bi, tri o multilobulada Puede haber una placenta marginata que es la incersion de las membranas en la periferia Como puede ser la insercin del cordn umbilical en la cara fetal Central Paracentral Marginal En raqueta o velamentosa cuando la insercin es en las membranas Como esta constituida la cara materna de la placenta Por 15-20 lbulos Por 200 cotiledones (10 grandes, 50 medianos y el resto pequeo) Como esta constituida la circulacin materna Arterias espirales perpendiculares Venas paralelas a la pared uterina 120 entradas de arterias espirales en el espacio intervelloso Cuales son los factores que regulan el flujo en el espacio intervelloso La presin arterial Las contracciones uterinas
La presin intrauterina Factores que actan en la pared arterial Cuales son las membranas ovulares El corion El amnios Que caracteriza el amnios Es la membrana fetal mas interna Es delgada y transparente Envuelve tambin al cordn umbilical Esta formada por una capa externa de fibras elsticas y filetes nerviosos La capa interna tiene capacidad secretora y absorbente Que caracteriza a las membranas fetales Son ricas en fosfolipidos que contienen acido araquidonico precursor de prostaglandinas E2 y F2 Cuales pueden ser las causas de retencin placentaria Porque se cerr el cuello del tero Porque hay placenta con acretismo ADAPTACIONES MATERNAS AL EMBARAZO Cuales son las adaptaciones maternas al embarazo Son de tipo anatmicas, fisiolgicas y bioqumicas, como respuesta al estimulo fisiolgico producido por el feto Cuales son los cambios que sufre el tero en el embarazo Pasa de 70 gramos y 10 ml hasta 1100 gramos y de 5-20 litros de volumen Hipertrofia y dilatacin uterina (msculo, arterias, venas, linfticos frankenhauser y nervios) pero no nuevos miocitos La pared uterina al final del embarazo solo mide 1.5 cm. al inicio se hipertrofia debido a la accin de los estrgenos y progesterona El agrandamiento no es simtrico ya que es mas pronunciado en el fondo El sitio donde se encuentra la placenta es mas hipertrofico Cuales son los 3 estados en que estn dispuestas las clulas musculares uterinas durante el embarazo Capa externa o capuchos arqueada sobre el fondo y extendida hacia los distintos ligamentos Capa interna, formadas por fibras de tipo esfinterianas, alrededor de los orificios de las trompas y del orificio interno Una capa ubicada entre las 2 capas anteriores formando una capa de fibras musculares perforadas por los vasos sanguneos y representa la mayor parte, presentan una doble curvatura que semejan un 8 al entrelazarse con otras fibras, las que producen una ligadura de los vasos despus del parto Cuales son los cambios de la posicin, forma y tamao del tero En la primera semana mantiene su configuracin periforme A las 12 semanas el tero se palpa fuera de la pelvis y rota hacia la derecha porque all esta el recto sigmoides A los 3 meses el cuerpo y sobretodo el fondo se vuelven mas globosos Cuales son las modificaciones contrctiles del embarazo Se producen las contracciones de Braxton Hicks que son contracciones indoloras, detectadas al examen bimanual, son irregulares, son infrecuentes hasta el ultimo mes de embarazo con una frecuencia de 10-20 minutos, su intensidad va de 5-25 mmHg en la fase tarda pueden producir el llamado trabajo de parto falso De que depende el aporte de la mayora de sustancias esenciales para el metabolismo fetal y placentaria as como la eliminacin de los productos metablicos De la perfusin adecuada del espacio intervelloso placentario Que caracteriza el flujo sanguneo materno-placentario y el feto placentario La perfusin sanguneo esta dada por las arterias uterina y ovrica El flujo placentario se incrementa desde 450-650 ml/min por lo que en 22 minutos la paciente se puede desangrar El incremento en el flujo materno-placentario se debe a la vasodilatacion El incremento en el flujo feto-placentario se debe al nmero constante de los vasos sanguneos placentarios
La arteria uterina duplica su dimetro a las 20 semanas mientras que la velocidad del flujo se incrementa en 8 veces Como las catecolaminas influyen en la presin sangunea Disminuyendo la perfusin placentaria aun y cuando no existan cambios en la presin sangunea Cual es la funcin de la angiotensina II durante el embarazo Incremento del flujo sanguneo teroplacentario debido a la disminucin de la resistencia de la vasculatura uterina Que caracteriza al oxido nitrico durante el embarazo Este que es un potente vasodilatador, antiagregante plaquetario del endotelio vascular, disminuye su sensibilidad y cantidad a medida que el embarazo amenta. Este se encuentra en la vena y arteria umbilical, epitelio amnitico y gelatina de Warton Cuales son las modificaciones del cuello uterino A las 4-6 semanas el cuello se pone blando cianotico por aumento de la vascularidad y el edema Se produce una hipertrofia e hiperplasia de las glandulas cervicales (no glandulas en la vagina) Hay un reordenamieto del tejido conectivo, lo que reduce la fuerza de la contraccin en 12 veces en embarazo a termino El moco cervical se modifica, arborizandose en cristales en formas de helecho, en un portaobjetos, por efecto de la progesterona Como se encuentran los ovarios durante el embarazo Sin ovulacin y se interrumpe la maduracion de foliculos nuevos Se encuentra un cuerpo luteo que funciona al maximo durante las primeras 6-7 semanas de gestacin produciendo progesterona La extirpacin del cuerpo luteo despus de las 7 semanas no produce aborto Que caracteriza a la hormona relaxina Es secretada por el cuerpo luteo, placenta y decidua parietal Esta compuesta por 2 cadenas de igual longitud alfa y beta Afecta la contractibilidad del miometrio Que caracteriza al luteoma del embarazo Es un tumor que despus de este desaparee y se caracteriza por estar compuesta por grandes clulas leuteonizadas acidofilas, de consistencia solida, este tambien puede recidivar en embarazos subsiguientes Que es la hiperrreactividad luteinica Este es otro tumor benigno que se produce por virilizacion de la madre y solo difiere del luteoma por sus caracteristicas macroscopicas y que es un tumor quistito asociado con niveles elevados de gonadotropina corionica Como esta el pedicuro vascular ovarico durante el embarazo Esta aumentado desde 0.9-2.6 cm. en la gestacin a termino Que caracteriza a la vagina y al perine durante el embarazo Hay una vascularidad aumentada Hiperemia perineal y vulvar Laxitud de la mucosa vaginal Aumento del grosor de la mucosa Hipertrofia de la clulas musculares y vulgares Aumento de la secrecion vaginal Signo de Chadwick (coloracion azul oscura y violaceo que se observa en la mucosa vaginal con aspecto congestionado que puede ser por el embarazo o por congestion de los organos pelvianos) Como son las secreciones vaginales durante el embarazo Hay un aumento de las secreciones tomando un aspecto y blanquecino con un ph acido que varia desde 3.46 como resultado del aumento en la produccin del acido lactico a partir del glucogeno en el epitelio vaginal por la secrecion de la lactobacillu acidophilis Que se encuentra en la citologia vaginal durante el embarazo Abundantes grupos de clulas naviculares Hay presencia de ncleos desnudos (sin citoplasma y vesiculas) Abundantes lactobacilus Que caracteriza la piel durante el embarazo
Se presentan las estrias del embarazo Se forma la lnea nigra (lnea meda del abdomen pigmentada intensamente de color negro-castao Se forma el cloasma o melasma gravidum (mascara del embarazo) Elevacin de la hormona melanocito-estimulante por accion de estrgenos y progesterona La mayoria de estos cambios se atribuye a los estrgenos Cuales son los cambios vasculares durante el embarazo Araas vasculares (nevo angioma o telangectasias) Eritema palmar Que caracteriza a las mamas durante el embarazo Agrandamiento de la mama y los pezones Sensibilidad a la palpacin Glandulas de Montgomery hipertrofiadas (sebaceas) Estriaciones Como es el aumento de peso durante el embarazo Tejidos y lquidos 10 semanas 20 semanas 30 semanas 40 semanas Feto 5 300 1500 3400 Placenta Lquido amnitico tero Mamas Sangre Lquido extravascular Depositos maternos Total 20 30 140 45 100 0 310 650 170 350 320 180 600 30 2050 4000 430 750 600 360 1300 80 3480 8500 650 800 970 405 1450 1480 3345 12500
Cuanto pesa una mujer al final del embarazo Su peso +12500 gramos Que caracteriza al metabolismo hidrico durante el embarazo El incremento de agua es una alteracin fisiologica normal del embarazo La retencion de agua esta medida en parte por la caida de la osmolaridad plasmatica alrededor de 10 mOsm/kg Al termino la cantidad de agua contenida en el feto, placenta y lquido amnitico representa 3.5 litros Al termino la cantidad de agua contenida en el tero, mamas y volumen sanguineo materno representa 3 litros Disminucin de la presion coloidosmotica que provoca edema Cual es el gasto normal de calorias en el embarazo 80000 Kcal da cuando lo normal es de 2500 Kcal da Que caracteriza al metabolismo proteico durante el embarazo Hay aumento de los productos de la concepcin asi como el tero y sangre de la madre son relativamente mas ricos en proteinas, grasas y carbohidratos, con un considerable aumento de los requerimientos darios Que caracteriza al metabolismo de los hidratos de carbono durante el embarazo Se caracteriza por hipoglicemia en el ayuno Hiperglicemia e hiperinsulinemia posprandal El embarazo es potencialmente dabetogenico Que caracteriza al metabolismo graso durante el embarazo Un aumento del colesterol, triglicridos y acidos grasos Menor consumo de las grasas El HDL alcanza un valor maximo a las 25 semanas y disminuye a las 32 semanas El LDL alcanza su valor maximo a las 36 semanas Cuando podemos decir que hay TDP de acuerdo a la dilatacin del cervix Cuando dilata el orificio interno no asi el externo
A que nivel se encuentra el tero a las 20 semanas A nivel del ombligo Que estructuras femeninas internas se pueden palpar durante el embarazo Los ovarios si la mujer es bastante delgada, las trompas de Falopio no se palpan salvo en alguna patologa Cuando se realiza la citologia Antes de las 12-15 semanas del embarazo, porque a nivel del cervical hay cambios celulares importantes y puede dar falsos positivos Que caracteriza al metabolismo mineral Aumenta la demanda de hierro, cobre y ceruloplasmina al inicio y disminuye al final del embarazo El requerimiento de hierro durante todo el embarazo es de 1000 gramos Que caracteriza al equilibrio acido-base durante el embarazo Se produce una alcalosis respiratoria por aumento de la frecuencia respiratoria el CO2 y el bicarbonato plasmatico de 26-22 nMol/L Como resultado de lo anterior se produce un leve aumento del ph Se produce el efecto BORH (disminuye la capacidad de la madre de liberar O2) dando lugar a una hiperventilacion que se manifiesta con sensacin de ahogo Que caracteriza a los electrolitos plasmaticos Un descenso de las concentraciones sericas aun y cuando hay una gran acumulacin de sodio y potasio Se retiene durante el embarazo 1000mEq de sodio y 300 mEq de potasio Que caracteriza a los requerimientos de hierro en el embarazo Su requerimiento durante el embarazo es de 1000 mg El feto y la placenta utilizan: 300 mg Se pierden 200 mg por vias normales de excrecion El aumento del volumen de eritrocitos circulantes durante el embatazo es de 450 ml que requieren 500 mg de hierro (6-7 mg/da promedio) A que edad gestacinal se mueve el feto 12 semanas solo percibio por ultrasonido 20 semanas se precibe al tacto A que se debe la falta de dilatacin del cervix en un embarazo a termino Por no hay contracciones regulares Como esta la hemoglobina al final del embarazo 12.5 g/dl si esta llega a bajar de 11g/dl esto se considera una anemia probablemente por falta de hierro Cuales son las vacunas que se aplican durante el embarazo Toxoide tetanico Arrogan 28 semanas y 72 horas despus del parto para tipo y/o rh negativo Que produce la hemodilucion del embarazo El descenso de titulos de anticuerpos contra diversos virus como ser herpes simple, sarampin, influenza A Que caracteriza al recuento leucocitario durante el embarazo Varian en grado considerable de 5000-12000/ul Pueden estar elevados durante el trabajo de parto y el puerperio inmedato hasta 25000 ( no es necesario en infeccin) Las concentraciones promedio carian 14000-16000/ul Que caracteriza a la proteina C reactiva Es un recuento de fase aguda. Las concentraciones sericas se elevan hasta 1000 veces como respuesta a traumatismos o inflamaciones Que caracteriza la coagulacin materna Los factores I, VII, IX y X estn aumentados El factor II esta ligeramente aumentado Los factores XI, XII estn disminuidos Como se encuentran las plaquetas, TP, TPT durante el embarazo Estn ligeramente acortados SISTEMA CARDIOVASCULAR Que caracteriza al sistema cardiovascular
Los cambios mas importantes se producen en las primeras 8 semanas del embarazo. El aumento del gasto cardaco se produce en la quinta semana del embarazo (por aumento de la resistencia vascular sistemica) Que caracteriza al corazn de la embarazada La frecuencia cardaca materna en reposo aumenta de 10 latidos por minuto El corazn se desplaza hacia arriba y a la izquierda por empuje del dafragma Se presenta un derrame pericardico benigno de algun grado que aumenta la silueta cardaca Hay un aumento del volumen sanguineo por hipertrofia del ventrculo izquierdo Se presenta un soplo cardaco sistolico (90% de los embarazos) El electrocardiograma es normal Se presenta un desdoblamiento del primer ruido cardaco con un incremento de ambos componentes Que caracteriza al gasto cardaco en la mujer embarazada La presion arterial disminuye mientras aumenta: volumen sanguineo, peso de la madre y metabolismo basal El gasto cardaco aumenta en algunos casos en 1100 ml (20%) en el cambio de posicin ejemplo decubito lateral Que caracteriza al aparato respiratorio de la embarazada El dafragma asciende 4 cm. durante el embarazo (con mayor excursin del dafragma) La circunferencia toracica aumenta 6 cm. El dimetro transversal aumenta en 2 cm. Que caracteriza a la funcion pulmonar La frecuencia se modifica levemente El volumen minuto ventilatorio, el minuto de oxigeno, la conductancia de la via aerea se incrementa La capacidad respiratoria maxima y la capacidad vital forzada, la distensibilidad pulmonar, la resistencia pulmonar no se modifica La capacidad funcional y el volumen residual estn disminuidos La cantidad de oxigeno que llega a los pulmones por incremento del volumen corriente excede con claridad la necesidad de oxigeno que impone la gestacin Como el sistema urinario de la embarazada Aumento del tamao renal de 1-1.5 por dilatacin de la pelvis, calices renales y urteres La calicreina se encuentra aumentada Cambios en el metabolismo acido-base Hay perd Como deben ser los resultados de las pruebas de funcion renal Urea y creatinina disminuidas Como esta un analisis de orina de una embarazada Glucosuria es normal si es solo una cruz Proteinuria negativa, y sus valores van desde 115-260 mg/da Hematuria negativa (si es positiva indica una ITU) Por que produce la hidronedrosis e hidroureter durante el embarazo Debido a que los urteres sufren una compresin por la arteria del tero, especialmente el ureter derecho El ureter izquierdo no sufre tanto posiblemente por la amortiguacin que le brinda el solon sigmoide Probablemente tambien por efecto de la progesterona Porque el nivel oseo de la madre disminuye el calcio Porque el embrin-feto absorbe calcio de la madre, tambien puede aparecer caries en la madre Porque se produce dolor lumbar en el embarazo Por la inclinacin del torax hacia atrs para compensar el peso del producto, por lo que hay que preguntarle a una paciente con dolor lumbar si este es en el centro o a los lados, para determinar si es por el embarazo o por una ITU Cuales son los cambios en la vejiga urinaria en la mujer embarazada
La presion del tero da lugar a incontinencia urinaria Se producen frecuentemente ITU debidas a la hiperemiaque afecta todos los organos pelvianos por la presion ejercida por el feto Que caracteriza al higado de la embarazada No hay aumento de tamao La fosfatasa alcalina se duplica en los embarazos normales Como esta la vesicula biliar de las mujeres embarazadas Hay un deterioro de las contracciones vesicales debido a la progesterona lo que aumenta el volumen residual Se produce una colestasis que se manifiesta con prurito gravidico por la retencion de sales biliares Como esta la hipofisis de la mujer embarazada Esta agrandada en un 135% pero a pesar de su crecimiento no produce cambios visuales por la compresin del quiasma optica, cabe mencionar que la hipofisis no es esencial para el mantenimiento del embarazo Que caracteriza a la hormona del crecimiento durante el embarazo En el primer trimestre los niveles son normales en suero y lquido amnitico (0.5-7.5 ng/ml) Entre la 10-28 semanas se aumenta desde 3.5-7.5 ng/ml, con un incremento abrupto entre las 1415 semanas Alcanza valores basales a las 36 semanas Como esta la prolactina en las mujeres embarazadas Elevada 10 veces mas de lo normal (150ng/ml) Tambien esta elevada en el feto y lquido amnitico aunque se desconozca la funcion en este ultimo La funcion principal de la prolactina serica es asegurar la lactancia Que caracteriza a glandula tiroides durante el embarazo Se produce una aumento en la depuracin plasmatica del yodo Hay un aumento de T4 Aumenta de tamao la glandula Hay una disminucin de las concentraciones del calcio alcanzando valores minimos en la mitad del tercer trimestre Se produce una leve disminucin de las concentraciones del fosforo y magnesio Como se encuentra la glandula suprarrenal en la paciente embarazada Sin cambios morfologicos pero si con cambios histologicos Hay una aumento de los glucocorticoides (cortisol), mineralocorticoides y androgenos La aldosterona tambien esta aumentada Que caracteriza al pncreas durante la gravidez Presenta una hiperplasia e hipertrofia de las clulas productoras de insulina, por lo que los niveles de glucosa plasmatica en ayunas es 15-20 mg/dl mas baja Hormonas placentarias Cuando sale positiva la prueba de embarazo A las 6 semanas del embarazo Que caracteriza a la gonadotropina corionica humana Es una glucoproteina de 36700 daltons Su vida meda es de 24 horas (es lo que la hace importante para el diagnstico del embarazo) Tiene 1 subunidad alfa y 1 subunidad beta (es la mas especifica) Tiene una actividad biolgicamente muy similar a LH, FSH, TSH Su cadena alfa es similar a la LH Se sintetiza en el sincitiotrofoblasto Su mayor sntesis ocurre en el primer trimestre Es destacable a los 7.5-9.5 das despus del coito Su nivel maximo lo alcanza a los 8-10 semanas Se estabiliza a las 20 semanas Comienza a disminuir a los 10-12 semanas Su indice de depuracin es de 3ml/minuto
Que caracteriza la prueba de abbott Es una prueba rapida que analiza la subunidad beta y a una mayor edad gestacinal, mayor es la posibilidad que salga positiva Que caracteriza al gravindex Es una prueba menos especfica ya que esta analiza toda la molcula. Sale positiva a las seis semanas En que casos encontramos niveles altos de gonadotropina corionica humana Fetos multiples (la produccin de HCG es directamente proporcinal al tamao de la placenta) Eritoblastocis fetal (porque la placenta es mas grande) Mola coriocarcinoma Sndrome de down En cuales casos encontramos niveles bajos de HCG Embarazo ectopico Amenaza de aborto Cual es la funcion de la HCG Mantener al actividad del cuerpo luteo Estimula la secrecion de testosterona Cual es la vida meda de la LH 2 horas Que caracteriza al lactogeno placentario humano (somatomamotropina corionica humana, hormona del crecimiento humana) Su sntesis se realiza en el sincitiotrofoblasto Es una molcula polipeptidica unica no glicosilada Su peso molecular es de 22279 daltons Se detecta a los 5-10 das de la concepcin en la placenta Su vida meda es de 10-30 minutos por eso no se utiliza para el diagnstico de embarazo En que patologas se puede encontrar el lactogeno placentario humano En cancer broncogeneo Hematoma Linfoma Feocromocitoma Cual es la funcion de la lactogeno placentaria humana Participa en procesos metabolicos como es la liplisis y efecto antiinsulinico Qe caracteriza a los estrgenos Es una hormona femenina de la que depende la textura de la piel, cabello, lubricacin femenina, etc Son producidas en las glandulas suprarrenales fetales Se produce 1 mg/da a las 14 semanas En el ultimo mes se producen 16-50 mg Primer mes se produce 1 ug/100ml de sangre Noveno mes se produce 50 ug/100ml de sangre En que casos se encuentra una disminucin estrogenica Insuficiencia hepatica fetal RCIU Anomalia suprarrenal fetal Anencefalia (ya que las suprarrenales son estimuladas por la hipofisis) De acuerdo a las consideraciones clinicas como pueden estar los estrgenos Obito fetal Anencefalia Hipoplasia suprarrenal Sndrome de Down Tratamiento con glucocorticoides Enfermedad de Addison
Pielonefritis Trastornos hipertensivos Dabetes Enfermedad trofoblastica Todas ellas esta disminuido Eritroblastosis fetal es el unico que esta aumentado Para que sirva la evaluacion de los titulos de estriol plasmatico (estriol no conjugado) Para evaluar el estado fetal, pero no existen evidencias de la utilidad clinica del estriol en situaciones de alto riesgo Cuales son las hormonas proteicas del embarazo (hormonas liberadoras simil-hipotalamicas) Hormona liberadora de gonadotropinas Hormona liberadora de corticotropina Que caracteriza al cordon umbilical Su longitud es de 55 cm., con un espectro de 30-100 cm. Su dimetro es de 0.82 cm. Cual es el contenido del cordon umbilical Ectodermo Gelatina de Warton (tejido embrionario mucoide para proteger los vasos) 1 vena umbilical 2 arterias umbilicales Cuales son las anormalidades del cordon umbilical Acorrida (ausencia de cordon) Exceso de longitud cuyo riesgo son: oclusion base y/o prolapso y circulares del cordon Cordon corto Cuales pueden ser las complicaciones del cordon corto Inversion uterina DPPNI Cuando debe desprenderse la placenta En el tercer periodo del trabajo de parto Que anormalidades del cordon impiden el flujo sanguineo Nudos: cuya incidencia es de 1.1% y la perdida perinatal es de 6% en gemelos mono amniticos Circulares: la incidencia de 1 vuelta es de 21%, 3 vueltas es de 0.2% Torsin Estreches Hematoma Quistes: verdaderos o falsos Edema: HTA gestacinal (preeclampsia) o con eritroblastosis fetal Ausencia de arteria: 0.85% fe fr, 5% en gemelos, mayor incidencia en dabeticos Enroscamientos Inversiones Vasa previa Cuales pueden ser las consecuencias de enroscamientos del cordon umbilical Nacimiento pretermino Sufrimiento fetal agudo Inserciones: insercin marginal, velamentosa (no se inserta en el centro de la placenta, raqueta) CICLO OVARICO Y ENDOMETRIAL Que es la pubertad Es el periodo del desarrollo en el que una persona alcanza la capacidad de reproducirse, a travs de un control neuroectodermico entre el hipotalamo y los ovarios Cual es la edad en la que se llega a la pubertad De 8.5 a 12 aos, es precoz antes de los 7.5 y es tarda despus de los 14 Cuando se establece el contacto directo de celula a celula entre el blastocisto y el endometrio materno En el da 6 despues de la ovulacin (aposicion del blastocisto) Cual es la funcion esencial desde el punto de vista biologico del tero
Alojar el embarazo, aparte de esta no se conoce ninguna funcion que afecte a la madre Como se replican las glandulas, el estroma y los vasos sanguineos del endometrio En forma ciclica, en alta proporcin en las mujeres de edad reproductiva, generndose unas 500 veces durante la vida Cuales son las funciones especializadas que cumplen el endometrio y la decidua Respuesta hormonal de sus clulas que facilitan la aposicion e implantacin del blastocisto La decidua sirva como tejido de especializacin inmunitaria Sus arterias permiten la invasin del trofoblasto para la nutricion embrionaria y fetal Contribuyen con citocinas y factores de crecimiento que promueven el crecimiento y la funcion placentaria y apoptosis del trofoblasto Contiene clulas derivadas de la medula sea que sirven para aceptar y limitar la invasin de los tejidos maternos por el trofoblasto Cuales son las sustancias que produce la decidua Prolactina Vitamina D Hormona liberadora de corticotropina Proteina relacionada con la hormona paratiroidea Oxitocina Activita Globulina para el ligado de corticosteroides Proteinas para el ligado de factor de crecimiento semejante a la insulina Que caracteriza la sntesis de estrgenos El 17 estradiol entra a las clulas por difusin, y en las clulas que responden a este se forma el complejo 17 estradiol-receptor y se inicia una replicacin que da lugar a la formacin de mas receptores de estrgeno y a receptores de progesterona Que caracteriza la progesterona Produce una disminucin de la sntesis de las molculas de estrgenos Cuales son los cambios morfologicos inducidos por hormonas en el miometrio Fase proliferativa (preovulatoria o folicular del ciclo), el 17 estradiol es segregado por un solo foliculo, hasta antes de la ovulacin Fase secretoria (posovulatorio o lutea del ciclo) la progesterona es segregada por el cuerpo luteo, hasta la mitad de la fase lutea 7-8 das posovulacion la secrecion de progesterona por el cuerpo luteo comienza a disminuir hasta antes de la menstruacin Cuales son los 5 estados del ciclo endometrial como respuesta a los cambios ciclicos de las hormonas secuales Reepitelizacion menstrual/posmenstrual Proliferacin endometrial como respuesta a la accion directa e indirecta del estradiol Secrecion glandular como respuesta a la accion combinada del estrgeno y progesterona Isquemia premenstrual originada por al estasis de sangre en las arterias helicinas Menstruacin precedida y acompaada y vasoconstriccin severa de las arterias helicinas, colapso y descamacin de todas las capas del endometrio excepto la mas profunda Que es la menstruacin Es la consecuencia de la supresin de factores que mantienen el crecimiento de endometrio, cuya iniciacin se atribuye a la supresin de la progesterona Cuales son las funciones de la progesterona Permite la deciduacion del endometrio y el mantenimiento del embarazo Su supresin favorece el inicio de la mentruacion, lactancia y parto Para que son necesarias las modificaciones especificas del flujo sanguineo en las arterias helicoidales durante el ciclo ovarico endometrial Para el comienzo de la menstruacin Para limitar la perdida de sangre durante la menstruacin Como esta irrigado el endometrio
Arterias rectas que irrigan el tercio basal del endometrio Arterias helicinas irrigan los 2 tercios mas superficiales del tejido Cuales son las arterias del miometrio Las arterias arcuatas (ramas de las uterinas y ovaricas) Las arterias radales Cuales son las arterias del endometrio las arterias basales las arterias helicoidales Cual es el origen de la sangre menstrual Es de origen arterial (principalmente) y venoso Que caracteriza a la menstruacin su ciclo oscila entre 24-35 das su duracion es de 3-7 das los coagulos en el sangrado indican falta de anovulacion (sin supresin de progesterona) en cada periodo se pierden de 25-160 ml de sangre De que depende la transformacin del endometrio secretor en decidua Del estrgeno y la progesterona Cuales son los 3 tipos de decidua decidua basal: es la decidua que esta debajo del sitio de implantacin del blastocisto decidua capsular: es la decidua que recubre al blastocisto en crecimiento decidua verdadera: es el revestimiento del resto del tero Que es el estrato de Nitabuch Es una zona de degeneracion fibrinoide entre el trofoblasto invasor y la decidua (ausente en placenta acreta) Con que se relaciona la pubertad Con cambios fisicos en mamas, vello, voz, etc. Que significado tienen los siguientes terminos Telarquia: desarrollo del boton mamario: primer signo de desarrollo puberal Pubarquia: desarrollo del vello pubico (por liberacin de LHRH y estrgeno, se produce los 2 cambios anteriores) Adrenarquia: desarrollo del vello axilar (probablemente por androgenos suprarrenales Cuales son los 5 estadios de la telarquia segn tanner preadolescente escaso, poco pigmentado, liso en borde interno de los labios mas oscuro, comienza a rizarse, mayor cantidad grueso, rizado abundante pero en menor cantidad de una mujer adulta se forma el triangulo femenino de la mujer adulta, se extiende hacia la cara interna de los muslos. Como actuan los estrgenos, la progesterona y la prolactina en las mamas los estrgenos estimulan el crecimiento de las mamas la progesterona hace crecer a los lbulos y alveolos la prolactina regula la produccin de leche despus del parto Cuales son los 5 estadios de la pubarquia segn tanner preadolescente la mama y el pezon se elevan formando una pequea prominencia la mama y la areola crecen sin un limite definido la areola y el pezon forman una prominencia secundaria la mama madura, el pezon sobresale y la areola esta incluida en el contorno general de la mama. Cuales son las funciones del ciclo ovarico funcion endocrina histologa histologica (cambios con el crecimiento del foliculo) histologa endometrial. Cuales son las 4 hormonas hipotalamicas la hormona liberadora de gonadotropina corionica (Gn-RH)
factor liberador de corticotropina CRF factor liberador de la hormona del crecimiento factor liberador de tirotropina Cuales son las hormonas hipofisiarias Adenohipofisis: prolactina hormona del crecimiento corticotropina (ACTH) hormona luteinizante (LH) hormona estimulante del foliculo hormona estimulante del tiroides neurohipofisis vasopresina oxitocina como esta comprendida la histologa ovarica (cambios histologicos en los ovarios) fase folicular ovulacin fase luteinica cuantos foliculos existen en el momento del nacimiento aproximadamente 100,000 foliculos que se conoce como foliculo dominante es el foliculo estimulado de los 4 seleccionado, el cual finalizara en un ovulo cual es la funcion de la LH producir cambios en la teca interna y externa como esta formada la histologa endometrial fase proliferativa (folicular) fase secretoria (luteinica) cual es el endometrio que se cae en la menstruacin en endometrio funcional que caracteriza a la fase prolifetariva la produccin de pseudos proliferaciones en las glandulas del endometrio que caracteriza a la fase secretoria un alto crecimiento del estroma y las glandulas se ven tortuosas por esta misma razon cual es la segunda hormona del ciclo menstrual que produce una vascularizacion en las clulas la progesterona para que ocurren todos los cambios en el endometrio para hacer el endometrio mas rico y asi poder alojar y llevar a cabo el desarrollo del embarazo que hormonas se combinan para estimular el crecimiento del endometrio los estrgenos y la progesterona cual es el principal estrgeno secretado por el ovario el estradiol que sustancias producen las clulas del ovario la teca: convierte el colesterol en androgenos (androstenediona y testosterona) el cuello luteo: progesterona cuales son los efectos de los estrgenos fomentan el desarrollo de los caracteres sexuales en la mujer provocan el crecimiento uterino engrosamiento de la mucosa vaginal disminucin de la viscosidad del moco cervical desarrollo de los conductos mamarios previene enfermedades vasculares cuales son las funciones de la progesterona inducen la actividad secretora del endometrio, previamente estimulado por los estrgenos induce la reaccin decidual del endometrio
inhibe las contraccin uterinas aumenta la viscosidad del moco cervical produce el desarrollo de las mamas asciende la temperatura de que depende la respuesta de la LH y la FSH de las concentraciones del estradiol como funciona la FSH con un mecanismo de retroalimentacin negativa medada por los estrgenos como funciona la FSH con un mecanismo de retroalimentacin positiva que aumenta como respuesta a la elevacin del estradiol que ocurre al final del ciclo menstrual o fase lutea los niveles de estrgenos y progesterona descienden, aumentando la FSH cuyo efecto sera el reclutamiento folicular y el desarrollo del foliculo dominante del siguiente ciclo cuales son las caracteristicas del ciclo ovarico su duracion oscila entre 24-35 das la fase folicular (proliferativa) dura 14 das la fase luteinita (secretoria) dura 14 das el inicio de la menstruacin indica que 14 das antes ocurri la ovulacin como se realiza la investigacin clinica de la ovulacin cristalizacion del moco cervical curva de temperatura basal biopsia del endometrio como la cristalizacion del cervical permita la investigacin clinica de la ovulacin porque cuando el moco cervical se cristaliza como hojas de helecho, indica que ha habido ovulacin, donde el nmero de hojas es proporcinal a los niveles de progesterona como la temperatura basal sirve para investigar aspectos clinicos de la ovulacin la elevacin de la temperatura ocurre por efecto de la progesterona, lo que indica que al elevarse la temperatura ha habido ovulacin, o la falta de elevacin indica anovulacion, este metodo se realiza en reposo cuando se realizan las biopsias del endometrio se realizan el da 26 del ciclo, por la existencia de un embarazo, si la paciente tiene un endometrio proliferativo nos indica que la paciente no ovulo, normalmente se encuentra un endometrio secretor. DIAGNSTICO DE EMBARAZO Que modificaciones producen el embarazo en la mujer Cambios endocrinos, fisiologicos y anatomicos Que importancia clinica tiene los cambios endocrinos, fisiologicos y anatomicos en el embarazo La produccin de signos y sntomas Como se clasifican los signos y sntomas producidos por el embarazo evidencia de sospecha deembarazo evidencia probable de embarazo evidencia de certera o signos positivos de embarazo cuales pueden ser las causas de amenorrea estrs mayor tiempo de ovulacin anovulacion embarazo a que se deben la mayoria de los sntomas y signos del embarazo a los cambios que se dan por las hormonas placentarias cuales son los sntomas subjetivos de sospecha de embarazo nauseas con o sin vomito: (matutinas), inicia 6 semanas, disminuyen 12 semanas, ocurren por aumento de la HCG y progesterona perturbaciones de la miccion: (al inicio y al final del embarazo) por efecto de la presion que ejerce el tero en la vejiga fatiga: dato temprano de embarazo percepcin de movimientos fetales: ocurren entre las 16-20 semanas de gestacin
cuales son los signos de sospecha de embarazo interrupcin de la menstruacin (amenorrea) 10 das despus puede puede indicar embarazo, y es anormal un sangrado en el embarazo cambios en las mamas: por hiperplasia de los acinos cambio de color de la mucosa vaginal (signo de Chadwick) color azulado oscuro o rojo violaceo aumento de la pigmentacion cutanea y desarrollo destriza abdominales la mujer cree que esta embarazada (especialmente importante) que medicamentos producen amenorrea la dazepan y la mayoria de los ansioliticos cuando y porque se presenta el patron de hojas de helecho o arborizacion en hojas de palmera se presenta desde el da 7-18 del ciclo menstrual cuales son las evidencias probables de embarazo aumento de tamao del abdomen: a las 12 semanas el tero deja de ser pelvico y se palpa en el abdomen cambios en la forma, tamao y consistencia del tero: signo de Hegar percibido a las 6-8 semanas contracciones de Braxton Hicks: son indoloras, irregulares, su fr, aumenta con embarazo, no producen dilatacin cervical peloteo: sensacin que percibe el medico al inicio del embarazo debido a la mayor cantidad de lquido amnitico delimitacion fetal: a partir de la semana 32 presencia de gonadotropina corionica en orina o plasma que caracterizan los niveles de gonadotropina corionica humana en el embarazo es producida unica y exclusivamente por el sincitiotrofoblasto su sntesis comienza el da de la implantacin se puede detectar en plasma o en orina a partir de los das 8-9 despues de la ovulacin alcanza su nivel maximo a los 60-70 das y el nivel mas bajo 100-130 das la cadena es la especifica y la que se utiliza para las pruebas la deteccion de esta prueba dependera de la sensibilidad de la prueba su cuantificacion es indispensable para el diagnstico y manejo del embarazo ectopico cuales son los signos positivos de embarazo identificacin de la FCF: 11-12 semanas solo con el doppler, 20-22 semanas con el estetoscopio (17 promedio), 120-160 LPM percepcin de movimientos fetales activos por el examinador: desde las 2 semanas reconocimiento del embrin-feto en cualquier momento del embarazo por ecografia: (48 despues del primer da de la ultima menstruacin). ABORTO Que es el aborto Es la finalizacion por cualquier medio antes de que el feto sea viable y que generalmente ocurre antes de las 20 semanas o con un peso menor de 500 gr. Que caracteriza la anatomia patologica del inicio del aborto Se inicia con una hemorragia en la decidua basal con alteraciones neuroticas, luego el huevo se desprende lo que estimula el inicio de las contracciones uterinas que producen finalmente la expulsin Cuales son los hallazgos anatomopatologicos huevo anembrionado mola sanguinea carnosa (con tejido trofoblastico completo o incompleto) esun huevo rodeado por una capsula de sangre coagulada fetos compresus (detencion del feto dentro de la cavidad uterina) feto papiraceo que es un aborto espontaneo es cuando se produce un aborto sin intervencin medica o mecanica que intente vaciar el tero y este aumenta con el nmero de pariciones, edad de la madre y el padre cuales son las caracteristicas del aborto tardio
el feto se macera, los huesos del craneo colapsan, piel se vuelven friable, se desescama, los organos internos se degeneran y neurotizan se puede producir un feto comprimido (por retencion del feto en la cavidad uterina) se puede producir un feto papiraceo cuales son las causass fetales de aborto desarrollo anormal del cigoto: 60 % presentan malformaciones cromosomicas aborto aneuploide: donde la trisomia autosomica es la malformacin cromosomica que se identifica con mayor fr en el primer mes cuando puede reiniciarse la ovulacin despus del aborto 2 semanas despus del parto, por lo que es importante iniciar una anticoncepcin segura inmedatamente despus del aborto Cuando es ma frecuente el aborto Mas del 80 % de los abortos ocurren en las primeras 12 semanas y aproximadamente la mitad son de origen cromosomico Cual es la frecuencia de los abortos mujeres menores de 20 aos 12% mujeres mayores de 40 aos 26% tambien la incidencia aumenta si la mujer se embaraza antes de 3 meses de un parto a termino a que se deben las trisomias que producen abortos aneuploides falta de disyuncion aislada traslocaciones equilibradas, maternas o paternas inversiones cromosomicas equilibradas monosomias X 45 es la segunda malformacin cromosomita en frecuencia o en el aborto se detectan trisomias para todos los autosomas excepto para el cromosoma 1 y los mas fr son 13, 16, 18, 21, 22 en que edad gestacinal ocurren los abortos aneuploides y euploides aneuploides: antes de las 8 semanas euploide: alrededor de las 13 semanas (aumentan muchisimo cuando la madre supera 35 aos) cuales son las causas de abortos euploides malformacin genetica, como mutacin aislada de factores poligenicos factores maternos varios probables factores paternos tabaco, el riesgo de aborto aumenta en forma lneal, en funcion de un factor de 1.2 por cada 10 cigarrillos fumados al da cuales son las causas maternas de aborto infeccines: toxoplasma gondii, heropes simple, HIV-1, sfilis materna, SBGB, micoplasma hominis y ureoplasma enfermedades cronicas debilitantes: tuberculosis, carcinomatosis alteraciones endocrionologicas: hipotiroidismo, DMID, deficiencia de progesterona nutricion drogas y factores ambientales: tabaco, alcohol, cafeina (+ de 4 tasas), radacin, anticoncepcin (DIU), toxinas ambientales factores inmunologicos: autoinmunes (contra uno mismo), factores aloinmunes(inmunidad contra otra persona) trombofilia hereditaria: el tratamiento es la heparina gametos envejecidos: en los gametos que permanecen en el tracto genital antes de la fertilizacion pueden elevar la fr de abortos laparotoma traumatismos fisicos defectos uterinos: adquiridos y congenitos incompetencia cervical: es una entidad obsttrica unica cual es el medicamento que sirve para tratar infeccines en la madre que disminuye los abortos en el segundo trimestre
la eritromicina (11 frente a 44%) como el alcohol aumenta el riesgo de aborto este puede generar abortos espontaneos como malformaciones fetales, aun y cuando se consuma con moderacion, la tasa se duplica en mujeres que beban 2 veces por semana y se triplica si beben a dario que agentes ambientales pueden producir aborto y cuales no causan aborto: oxido nitroso, plomo, formaldehdo, benceno, oxido de etileno no causan: terminales de video, exposicin a los campos magneticos que caracteriza a los factores autoinmunes que producen abortos las mujeres que padecen del sndrome de anticuerpos antifosfolipidos tiene un aumento de abortos en el segundo trimestre mujeres con antecedentes de perdidas fetales tempranas y altos niveles de AC, pueden tener un riesgo del 70% de aborto recurrente los anticuerpos mas significativos poseen especificidad contra los fosfolipidos cargados negativamente y estos son :ACL y AAC los anticuerpos antifosfolipidos son ACL anticoagulante lupidico AAC anticuerpo anticariolipina el mecanismo de aborto involucra trombosis e infartos placentarios, que involucra la prostaciclina (vasodilatador y AA plaquetario) el tratamiento es heparina + aspirina. Tambien pueden usarse inmunoglobulinas y prednisolona (70% de pacientes tratamiento con heparina + ASA tuvieron HV) cuales son las pruebas dagnosticas que se realizan para el diagnstico de factores aloinmunes comparacin entre HLA materno y paterno evaluacion del cuerpo materno en busca de presencia de Ac citotoxicos contra leucocitos paternos evaluacion del suero materno en busca de factores bloqueantes de la Rxns linfocitarias mixtas de ambos progenitores que caracteriza a los defectos uterinos adquiridos que producen abortos los leiomiomas pueden crear un aborto no por su tamao sino por su ubicacin en el tero la sinequias uterinas (sndrome de Ascherman) puede producir aborto con la incapacidad de mantener la implantacin las sinequias producen (destruccin de grandes zonas del endometrio por legrado) amenorrea y abortos el diagnstico para defectos uterinos adquiridos es histeroscopia (principalmente) o histerosalpingografia cuales son las causas de los defectos del desarrollo uterino la formacin o fusin anormal del conducto de Muller pueden ocurrir espontneamente o ser inducidos por el DES que caracteria a la incompetencia cervical produce dilatacin cervical indi\olora en el segundo y tercer trimestre (14-16 semanas) es una entidad obsttrica unica se dagnostica con histerografia, traccion de balones de catteres inflados, ecografia (transvaginal), Rm, el diagnstico se basa en el diagnstico clinico se produce un prolapso y protrusion de las membranas se produce la expulsin del feto inmaduro cual es la forma de dignostico una incompetencia cervical historia clinica principalmente cual es la etiologia de la incompetencia cerical antecedentes traumaticas cervicales como dilatacin o legrado colonizacin cauterizacin o la ampulacion desarrollo anormal del cervix exposicin al DES cual es el tratamiento de la incompetencia del cervix es quirurgico (cerclaje de Mcdonald, Shirodkar), y consiste en el refuerzo del cervix por medio de una sutura de monedero y este procedimiento esta indicado solo si hay sagrado, contracciones uterinas ruptura de membranas, no se hacen cervlajes despus de 24-26 semanas cuales son las complicaciones de los cerclajes que se realizan para la incompetencia del cervix
antes de las 18 semanas: infeccines despus de las 20 semanas: ruptura de membrana, corioamnionitis e infeccin intrauterina los antibioticos profilacticos no previene la infeccin ruptura del tero por contracciones vogrosas que factores paternos producen abortos traslocaciones cromosomicas de los espermatozoides, adenovirus, herpes virus cuales son las categoras del aborto amenaza de aborto aborto inevitable aborto incompleto: generalmente despus de 10 semanas, acompaado de sangrado que pueden llevar a anemia o hipovolemia huevo muerto retenido aborto recurrente o habitual huevo anembrionado que caracteriza a las manifestaciones de amenazas de aborto cualquier sangrado vaginal o hematicos es su sugestivo de amenaza de aborto, durante la primera mitad del embarazo de todas las mujeres que sangran al inicio del embarazo la mitad abortara el sangrado puede ser leve pero puede persistir varios das o semanas puede darse sangrado fisiologico en el momento aproximado de la menstruacin esperada puede haber sangrado despus del coito el sangrado por causas benignas no produce dolores el abdomen inferior ni dolor persistente en la parte inferior de la espalda cualquier tratamiento de amenaza de aborto tiene una considerable probabilidad de xito todo DIU debe ser retirado cuando existe un aborto inevitable cuando hay ruptura de membranas junto don dilatacin del cervix si se presenta ruptura de membranas sin dolor ni sangrado la mujer debe guardar reposo y ser vigilada el legrado por succion en efectivo para evacuar el tero que caracteriza al huevo muerto y retenido hay todos los signos del embarazo despus de la muerte del feto puede haber o no embarazo el tero suele mantener su tamao las mamas suelen retroceder cual es el criterio para diagnstico un aborto recurrente cuando se producen 2 o 3 abortos espontaneos consecutivos que es una aborto inducido es la terminacion medica o quirurgica de un embarazo antes de que el feto sea viable con el proposito de salvaguardar la vida de la madre cuales son las pautas para un aborto terapeutico cuando la continuacin del embarazo amenaza la vida de la mujer cuando el embarazo sea consecuencia de violacin o incesto cuando es probable que el producto tenga graves malformaciones fisicas y retardo mental cuando ocurre un aborto programado o voluntario cuando hay interrupcin del embarazo antes de la vialidad ha pedido de la mujer aunque no haya razon de salud como se clasifican las tecnicas abortivas tecnicas quirurgicas tecnicas medicas cuales son las tecnicas quirurgicas abortivas dilatacin cervical seguida de dilatacin del feto legrado
aspiracion por vacio (legrado por succion) dilatacin y evacuacion dlatacion y extraccin aspiracion menstrual laparotoma histerotoma histerectoma cuales son las tecnicas medicas abortivas oxitocina IV soluciones hipertonicas intra amnioticas solucion fisiologicas al 20 % urea al 30% prostaglandina E2, F2 inyeccion intraamniotica inyeccion extraovular insercin vaginal inyeccion parenteral ingestin oral antiprogestagenos Ru-486 (mifepristona) bloque los receptores de la progesterona empezando las contracciones uterinas espontaneo varias combinaciones anteriores FISIOLOGIA FETAL que es el cigoto clulas que resultan de la fertilizacion de un ovulo por un espermatozoide que es una blastomera son clulas hijas producto de la division mitotica del cigoto que es una morula conjunto solido de clulas formadas por 16 blastomeras que es un blastocisto es una morula que llego y se formo en una cavidad llena de lquido que es un embrin son clulas agrupadas de forma maciza que forman el disco embrionario bilaminar cuales son las estructuras que se encuentran bien definidas en un disco embrionario tallo corporal saco corionico espacio intervelloso (sangre materna) vasos sanguineos fetales (vellosidades corionicas) cuando empieza el periodo embrionario empieza al comienzo de la tercera semana despus de 1 ovulacion/fertilizacion, aqu esta bien definido en tallo corporal (bien definido) saco corionico tiene un dimetro de 1 cm. hay un espacio intervelloso de sangre materna que caracteria la cuarta semana del embarazo hay un saco corionico de 2-3 cm. un embrin de 4-5 cm. se inicia el sistema cardiovascular con la verdadera circulacin fetal se presenta esbozos de brazos y piernas que caracteriza la sexta semana del embarazo el embrin mide 22-24 cm. el corazn esta formado completamente la cabeza es grande en comparacin con el tronco
hay dedos en las manos y pies el oido y el labio superior esta completo que es el feto es el producto de la concepcin en desarrollo y tiene lugar a las 8-10 semanas despus de la fertilizacion mide 4 cm. de longitud hay crecimiento desarrollo de estructuras formadas cuales son los mecanismos de transferencia placentaria difusin simple difusin facilitada cuales son las sustancias que se transportan por difusin simple O2, CO2, H2O, electrolitos, gases, insulina, hormonas esteroideas y tiroideas, glicerol, triglicridos, IgG, virus de la rubola, viruela, sarampin, paperas, varicela, poliomielitis, citomegalovirus, treponema palidum, toxoplasma gondii y micobacterium Cuales son las sustancias que se transportan por difusin facilitada acido ascrbico: su concentracin es 2 veces mayor en el feto vitamina A: transportada por la proteina fijadora del retinol y prealbumina calcio: transportada por la hormona paratiroidea hierro fosforo glucosa lactato como funciona el sistema de comunicacin materno placentario medante la transferencia de oxigeno y nutrientes desde la madre y la eliminacin de Co2 y productos metabolicos desde el feto que es la placenta es el organo de transferencia entre la madre-feto provee todos los materiales para el crecimiento fetal provee la energia y a travs de ella se eliminan todos los productos del catabolismo fetal no permite la comunicacin directa entre la sangre fetal de los vasos en los espacios y los vasos de la madre en los espacios intervellosos que es el espacio intervelloso es el compartimiento biologico primario de trasporte materno-fetal cual es la funcion de la vellosidades corionicas y el espacio intervelloso en conjunto funcionan para el feto como un pulmon, tracto gastrointestinal y rion que estructuras deben atravsar las sustancias de la sangre de la madre a la sangre fetal el sinciotrofoblasto el estroma del espacio intervelloso la pared de los capilares fetales que funcion ocupa el sincitiotrofoblasto en el brazo del sistema de transporte materno-fetal es el tejido fetal de interfase cual es la funcion de la pared capilar fetal el sincitiotrofoblasto facilita o regula en forma activa o pasiva la cantidad y velocidad del transporte hacia el feto cuales son las 10 variables importantes para determinar la eficacia de la placenta como organo de transport, o como se hace la regulacin placentaria la concentracin de la sustancia la velocidad del flujo sanguineo de la madre a travs del espacio intervelloso el area de intercambio disponible a travs del epitelio trofoblastico velloso si la sustancia puede ser transportada por difusin la capacidad bioqumica de la placenta para realizar transporte activo
la cantidad de sustancia metabolizada por la placenta durante el transporte el area de intercambio a traces de los capilares fetales en la placenta las concentraciones de las sustancias en la sangre fetal proteinas transportadas en el feto o en la madre la velocidad del flujo fetal a travs de los capilares vellosos que caracteriza el mecanismo de transporte por difusin simple la sustancia con un peso a 500 daltons se difunden con facilitadas a menor tamao de la molcula mas sera la velocidad de transporte la difusin simple no es el unico mecanismo de transporte de particulas pequeas cuales son las sustancias que son transportada por difusin simple a travs de la placenta oxigeno Co2 Agua y la mayoria de los electrolitos La insulina, esteroides y hormonas tiroideas los hacen pero mas lentamente Cuales son las sustancias de muy alto peso molecular que pueden atravsar la membrana placentaria IgG y la IgM con un peso de alrededor de 160000, las cuales se transportan un mecanismo medado por un receptor trofoblastico especifico Cuales son los virus, bacterias y protozoos que pueden atravsar la membrana placentaria e infectar al feto Virus: rubola, varicela, citomegalovirus, VIH Bacterias: treponema y tuberculosis Protozoos: toxoplasma y plasmodium Que caracteriza al lquido amnitico Esta compuesto principalmente por orina fetal que es producida por los riones a partir de las 12 semanas Sirve como amortiguador para el feto y permite el desarrollo msculo esqueletico y lo protege contra traumatismos Su funcion principal es estimular el crecimiento y el desarrollo normal de los pulmones y el tracto gastrointestinal Como esta constituida la circulacin fetal Seno portal Vena umbilical vena cava inferior---foramen ovalecorazn--cerebro Conducto venoso Cuando se oblitera el conducto arterioso 10-96 horas posparto y anatmicamente 2-3 semansa Cuales son los 3 shunts vasculares principales de la circulacin fetal El conducto venoso El foramen ovale El conducto arterioso Cuales son los factores de coagulacin que se encuentran disminuidos en la sangre de cordon umbilical Son: II, VII, IX, X, XI, XII, XIII y fibrinogeno Que nos indica un muon umbilical sangrando Una deficiencia grave en los factores de coagulacin VIII, IX, XI y XIII Que caracteriza la hemglobina producida en el embrin La sangre fetal se produce en el saco vitelino dond ese sintetiza las hemoglobinas Coger 1, Coger II y Prtland (alfa y gamma), luego se traslada al higado donde se produce la hb F (fetal), luego a las 11 semanas de gestacin aparece la hb A (adulta) producida en medula sea Que caracteriza la hemoglobina producida en el embrin La Coger I tiene 2 cadenas zeta y 2 epsilon por molcula de proteina La Coger II tiene 2 cadenas alfa y 2 epsilon La Prtland tiene 2 cadenas zeta y 2 gamma Que caracteriza al sistema nervioso y organos sensoriales del feto 8 semana: funcion sinaptica completamente desarrollada
10 semana: estrabismo, deglucin, apertura de la boca, cierre incompleto de los dedos de las manos y flexion plantar 14-16 semanas: cierre completo del puo, respiracin 24 semanas: habilidad para succionar 24-26 semanas: escucha algunos sonidos en el tero La mielinizacion de la medula espinal comienza en la mitad de la gestacin y continua durante el primer ao de edad Que caracteriza al aparato gastrointestinal del feto 10-12 semanas: capacidad peristaltica del intestino delgado y su habilidad para transportar glucosa 11 semanas se detecta factor intrinseco 16 semanas se detecta pepsinogeno Que caracteriza al meconio En este se pueden identificar restos de lquido amnitico, productos de secrecion, excrecion y descamacin intestinal. El color negro-verdosa se debe a pigmentos como la biliverdina Que caracteriza al lquido amnitico Amortigua y protege al feto Permite el movimiento al feto Mantiene la temperatura Nos permite obtener datos de bienestar y madurez fetal La anuria se relaciona con oligohidramnios e hipoplasia pulmonar La agenesia renal produce oligohidramnios La atresia esofagica produce polihidramnios A las 12 semanas hay 50 ml A las 36-38 semanas hay 1000 ml Cual es el contenido del lquido amnitico Productos de la orina fetal Glicerofosfolipidos pulmonares Clulas descamadas de piel Lanugo Vermix caseoso Cabello Donde se produce la mayor cantidad de colesterol en el feto En el higado fetal Que caracteriza al pncreas fetal A las 9-10 semanas se descubren granulos con insulina en el pncreas y en el plasma es detectable a las 12 semanas El glucagon se identifica en el pncreas a las 8 semanas Los niveles de insulina estn elevados en fetos de madres dabeticas A las 16 semanas de gestacin la mayor parte de enzimas pancreaticas estn presentes Que indica la presencia de sustancias tenso activas en el lquido amnitico Evidencia la madurez pulmonar fetal Que caracteriza al pulmon fetal Posee tres estadios esenciales en el desarrollo: Estadio seudopglandular: crecimiento del arbol intrasegmentario (5-6 semanas el pulmon se observa como una glandula) Estado canicular: 16-25 semanas se cada bronquiolo Terminal termina en conductos saculares Estadio del saco Terminal: se forma el sistema linfatico y las clulas tipo 2 comienzan a producir sirfactante Al nacer solo posee el 15% del nmero de alveolos que continuara hasta los 8 aos Que caracteriza al surfactante Es producido por los neumocitos tipo II Evita el colapso a los sacos terminales Su principal compoente tenso activo es una lecitina especifica o dipalmitoilfosfatidilcolina
El 90% es peso seco (lipidico) El 10% esta compuesto por proteinas El 80% son lecitinas (fosfatidilcolinas) El 9% es el fosfatidilglicerol El 5% es fosfatidiletanolamina El 4% es fosfatidilinositol El cortisol fetal es un estimulo para la maduracion pulmonar y produccin de surfactante Glucocorticoides administrados a la madre entre las semanas 29-33 ayudan a disminuir el distres respiratorio Un aumento de fosfatidilglicerol y disminucin de fosfatidilinositol predice madurez pulmonar Las 3 proteinas asociadas al surfactante son: A, B, C, la apoproteina principal del surfactante es la A Que se forma cuando se estenosa el conducto venoso El ligamento venoso Que se forma a partir de las arterias hipogastricas una vez que se atrofian El ligamento umbilical Cual es la Po2 y la PCo2 en el espacio intervelloso Po2 30-35 mmHg PCo2 48 mmHg Que caracteriza a la circulacin fetal En la tercera semana de gestacin aparecen los vasos sanguineos en las vellosidades coriales En la cuarta semana existen sistema cardiovascular Que caracteriza la sangre fetal La hematopoyesis primero ocurre en el saco vitelino, luego el higado y por ultimo la medula sea Los primeros eritrocitos son ncleos y macrocitos Los meticulositos representan un alto porcentaje y disminuyen al 15% cerca del termino La HB es de 15g/dl a medados del embarazo y 18g/dl a termino E caso de anemia el feto puede producir eritropoyetina en el higado 125 ml es el volumen sanguineo en un feto a termino Que caracteriza las proteinas en el plasma fetal Son similares en el feto y en la madre 5.9 y 6.5 g/dl La albumina feto madre es de 3.7 y 3.6 g/dl respectivamente La IgG es similar La IgM se observa en casos de infeccin congenita Los linfocitos aparecen a las 9 semanas en higado y las 12 semanas en sangre y bazo Que caracteriza al higado del feto A mayor edad gestacinal los niveles de enzimas hepaticas se incrementan Cuando mas inmaduro es el feto mayor es la deficiencia del sistema de conjugacion de bilirrubina La mayor parte de la bilirrubina se transporta a la circulacin de la madre a travs de la placenta Despus de 12 semanas la bilirrubina no conjugada se excreta hacia el lquido amnitico La mayor parte del colesterol fetal es elaborado por el higado fetal El glucogeno tiene una concentracin baja al inicio pero al final se triplica en comparacin con el higado adulto Que caracteriza al sistema urinario del feto Los 2 sistemas urinaruis primitivos, el mesonefro y el pronefro preceden el desarrollo de los metanefros A las 14 semanas funciona el asa de henle En la semana 16 se produce orina hipotonica, con pocos electrolitos, mayor urea, creatinina y acido urico que el plasma En las semanas 24 la urea y creatinina es 2-3 veces mas alto que el lquido amnitico Que caracteriza al sistema pulmonar La presencia de una cantidad suficiente de sustancias tensoactivas en el lquido amnitico se considera evidencia de madurez pulmonar
Los 2 aspectos de maduracion pulmonar son: la formacin de surfactante y la madurez amniotica Los limites de vialidad del feto estn determinados por el crecimientopulmonar adecuado Como es el cortisol contribuye a la maduracion pulmonar Porque el cortisol suprarrenal es una de las sustancias que aumenta la sntesis de surfactante El cortisol administrado en las semanas 29-33 se asocia con menos distres Los glucocorticoides aumentan la relacion lecitina/esfingomielina Cuales son las pruebas para determinar la madurez fetal Respuesta de las epifisis femoral distal 32 semanas Respuesta de epifisis femoral proximal 36 semanas Clulas naranjas mayores del 20% 38 semanas Creatinina mayor de 2mg/dl 37 semanas Prueba de clemens Usg A partir de donde se originan las hipofisisi fetales La adenohipofisis se origina a partir de la bolsa de Rahtke (ectodermo oral) La neurohipofisis se origina a partir de neuroectodermo Cuales son las clulas de la hipofisis Lactotropas Somatotropas Corticotropas Tirotropas Gonadotropas Que caracteriza a las agudas endocrinas El sistema endocrino es funcionante poco antes que el sistema nervioso La ACTH es la primera que se detecta en la hipofisis fetal (7 semanas) La PRL, GH, TSH, LH y FSH se observan a las 17 semanas La neurohipofisis se encuentra desarrollada a las 10-12 semanas y ya se detecta a la oxitocina y vasopresina En la neurohipofisis fetal se encuentra una tercera hormona exclusiva de la vida fetal y es la arginina vasotocina En el feto existe una hipofisis intermeda que produce la hormona melanocito estimulante alfa y B-endorfina Que caracteriza a la tiroides Es funcional a partir del primer trimestre Sintetiza a las 10-12 semanas de gestacin La pituitaria fetal puede no ser sensible a la retroalimentacin negativa Las hormonas tiroideas son fundamentales en el desarrollo de todos los tejidos especialmente el cerebro Las hormonas tiroideas pasan poco a el feto salvo que la madre tenga concentraciones elevadas Cuales son las etapas madurativas de la tiroides en el feto humano y en el recin nacido Embriogenesis del eje hipofisiario-tiroideo 2-12 semanas Maduracion hipotalamica 10-35 semanas Desarrollo del control neuroendodermico 20 semanas de gestacin a 4 semanas posparto Maduracion de los sistemas perifericos monodesyodacion 3 semanas de gestacin a 4 semanas posparto Que caracteriza a las glandulas suprarrenales Su tamao es mayor en relacion al adulto (dado por la denominada zona fetal) Quien regula las siguientes hormonas La ACTH regula a: cortisol, desoxicoticosterona, androgenos, estrgenos, 17-alfahidroxiprogesterona La angiotensina regula a: la aldosterona Que caracteriza a las gonadas Las clulas de sertoli de los tubulos seminiferos producen: sustancia inhibidora mulleriana a las 7 semanas
Las clulas de Leyding secretan testosterona Los ovarios sintetizan estrgenos no necesarios para caracteres femeninos Que caracteriza a la sustancia inhibidora mulleriana Es una sustancia proteica (glucoproteina) Acta localmente no como una hormona sino como un factor paracrino induciendo la regresin del conducto de muller Impide el desarrollo del tero, trompa y parte superior de la vagina La regresin del conducto de muller esta completa en la 9-10 semana Esta sustancia persiste en la vida fetal y declina en la pubertad Que caracteriza a la testosterona Se sintetiza a partir de progesterona y pregnenolona Actua induciendo la virilizacion de genitales internos y externos Actua en los conductos de Wolf, epiddimo, conductos deferentes y vesiculas seminales La 2 dihidroxitestosterona actua sobre el pene y escroto Por que se producen los genitales anbiguos Por estimulos anormales de los androgenos en el embrin-feto Por una excesiva accion de androgenos en un embrin destinado a ser femenino Por accion androgenita insuficiente en el embrin destinado al ser masculino Cuales son las categoras de ambigedad genital Seudohermafroditismo femenino Seudohermafroditismo masculino Disgenesia gonadal que incluye al seudohermafroditismo verdadero Cuales son las caracteristicas del seudohermafroditismo femenino Hay presencia de un cariotipo 46 XX No se produce sustancia mulleriana Hay una exposicin excesiva de androgenos (por hiperplasia suprarrenal congenita) Se encuentran ovarios Hay hipertrofia de cltoris Hay fision de labios Se presenta la formacin de pliegues labioescrotales Cuales son las causas del seudohermafroditismo femenino Hiperplasia suprarrenal congenita Aumento del estimulo suprarrenal por la ACTH Exceso de androgenos maternos por tumoresluteomas y/o arrenoblastomas Ingesta materna de androgenos Alteraciones de enzimas 21 hidroxilasa, 11 b hidroxilasa, 3 b hidroxiesteroide deshidrogenada Que caracteriza al seudohermafroditismo masculino Tiene un cariotipo 46XY Se produce sustancia inhibidora mulleriana Hay un estimulo androgenico incompleto Se encuentran testculos No se encuentra utero, trompas de Falopio y la parte superior de la vagina Cuales son las causas de seudohermafroditismo masculino Regresion testicular hipoplasia de las clulas de Leyding Alteracin enzimatica que afecte la esteroidogenesis Anormalidad de receptores hCG/Lh Que caracteriza a la disgenesia gonadal No reproduce la sustancia inhibidora mulleriana Hay exposicin variable a los androgenos El cariotipo es anormal No se observa testculos ni ovarios solo tejido gonadal
Puede observarse utero, trompas y vagina superior En algunos casos hay genitales ambiguos En la ams frecuente disgenesia gonadal: sndrome de turner 46XO el fenotipo es femenino Persiste el infantilismo sexual en la pubertad En general es mixta: gonada disgenesica a un lado y testiculo anormal o tumor a otro lado Que caracteriza al hermafroditismo verdadero Hay tejido ovarico como testicular Pueden encontrarse ambos tipos de clulas germinales (ovulos y espermatozoides en las gonadas anormales) Como puede hacerse un diagnostico preliminar de la causa de ambigedad sexual Examen fisico y ecografico del recien nacido Palpacin de gonadas Longitud y dimetro del falo Posicin del meato uretral Grado de fusin del pliegue labioescrotal Determinacin si es cavidad vaginal o un seno vaginal Si hay utero el diagnostico debe ser seudohermafroditismo femenino, disgenesia testicular o gonadal o hermafroditismo verdadero Antecedentes familiares de hiperplasia suprarrenal congenita Si no hay utero el diagnostico es seudohermafroditismo masculino MANEJO DEL TRABAJO DE PARTO Y PARTO NORMAL Que es TDP Son las contracciones capaces de producir cambios cervicales Cuales son las situaciones que son indicativas de hospitalizacin en obstetricia Sangrado anormal Contracciones de TDP Cuales son las contracciones verdaderas del TDP Son las contracciones que estn separadas por intervalos regulares Son las contracciones cuyos intervalos se acortan progresivamente Son las contracciones cuyas intensidades aumentan en forma progresiva El dolor asociado se localiza en la espalda El dolor se ascia con dilatacin del cuello El dolor no responde a la administracin de sedantes Cuales son las contracciones falsas Las contracciones estn separadas por intervalos irregulares Los intervalos de las contracciones continan prolongados La intensidad de las contracciones permanece inalterado El dolor asociado se localiza sobre todo en la parte inferior del abdomen No se acompae de dilatacin del cuello uterino El dolor suele aliviarse con sedantes Porque es importantes evaluar la FCF al final de una contraccin e inmediatamente despus de ella Para identificar una disminucin patolgica de la frecuencia cardiaca Como se define el trabajo de parto Como el proceso de alumbramiento que comienza en la fase latente del TDP y finaliza con la expulsin de la placenta Cuando comienza y para que sirven las contracciones de Braxton Hicks Inician en la semana 28 aproximadamente y sirven para ablandar el segmento del tero Que caracteriza a los periodos del TDP Primer periodo latente: cuello uterino menos de 4 cm Primer periodo activo (hospitalizacin): 4-9 cm de dilatacin, cuya tasa de dilatacin es de 1 cm/hr, comienza el descenso fetal Segundo periodo temprano o no expulsivo: 10 cm de dilatacin, continua el descenso fetal, no hay deseo de pujar
Segundo periodo expulsivo: 10 cm de dilatacin la mujer tiene deseo de pujar, la parte fetal llega al piso de la pelvis, hay que pasar a la burra Tercer periodo del TDP: alumbramiento que puede ser fisiolgico Cuarto periodo de TDP: examinacin de placenta, membranas y cordn umbilical para asegurarse que se eliminaron por completo Cuales son las pruebas de bienestar fetal y cuales son sus funciones Son las NST y la CST. Estas evalan el grado de variabilidad de la frecuencia cardiaca fetal y el grado de desaceleracin cardiaca En que consiste la NST Sirve para evaluar la aceleracin o la ausencia de aceleracin de la frecuencia cardiaca fetal con los movimientos del feto Para que sirve la CST (contraction stress test) Para evaluar la frecuencia cardiaca fetal antes, durante y despus de una contraccin uterina si la paciente se encuentra en TDP Que se debe hacer con la paciente en la emergencia Revisar el carn perinatal Preguntar si ha sangrado o si le ha corrido agua por las piernas en caso que sea afirmativo no realizar tacto Realizar examen ginecolgico para descartar lquido y sangrado Realizar tacto Que evaluamos en el tacto o examen vaginal La arquitectura de la pelvis (si es til) Evaluamos los conjugados Palpamos el cuello uterino para evaluar el borramiento Evaluamos la posicin del cuello que generalmente es posterior luego media y como la actividad uterina se vuelve anterior Evaluamos el lquido amnitico Evaluamos la presentacin Evaluamos la estacin (grado de descenso con relacin a las espinas isquiticas) En que consiste la preparacin de la vulva y el perineo Rasurar antes del parto Enema fleet solo si la paciente tiene menos de 6 de dilatacin, mas no porque lo expulsa con el TDP Cuanto demora la mujer en el TDP Nulpara: 7 horas aproximadamente Multpara 4 horas Que es estacin El nivel que ocupa la presentacin fetal en el canal de parto tomando como referencia a las espinas isquiticas en el cual la posicin es 0 dividindola en tercios, donde hay -3 por arriba y +3 por debajo de las espinas isquiticas La posicin 0 nos indica que ya se produjo el encajamiento Cuando se ausculta la FCF Durante la contraccin e inmediatamente despus para identificar Dip I o II Cuales son los cuidados a tener en una paciente hospitalizada Controlar la FCF: o Primer estadio de parto normal cada 30minutos o Primer estadio de parto de riesgo cada 15 minutos o Segundo estadio (expulsivo) parto normal cada 15 minutos o Segundo estadio parto con riesgo cada 5 minutos Chequear la duracin e intensidad de las contracciones SVG cada 4 horas Hacer tacto al llegar la paciente y luego cada 2 horas La paciente debe estar en ayunas y se deshidrata iniciar IV 60-120 ml por hora
La paciente debe orinar y si la vejiga esta distendida poner sonda foley Se pueden usar narcticos tipo miperidina 50-100 mg cada 4 horas o prometacina 25 mg cada 3-4 horas Lo ideal es no romper membranas pero el rompimiento de estas (amniotomia) si mejora la actividad uterina Cuando se debe de pasar la paciente a la burra Primigesta si la dilatacin es de 10 cm Multpara si la dilatacin es de 8 cm Cuales son los 3 motivos que reviste evaluar la ruptura de membranas (salida de lquido) Aumento del riesgo de prolapso de cordn si no hay encajamiento Significa TDP inminente La probabilidad de infeccin uterina si el parto se posterga mas de 24 horas Como se evala si un lquido transparente es lquido amnitico A travs de la prueba de nitrazina donde se evala el ph que normalmente en la vagina es de 4.5-5.5 y en el lquido amnitico es de 7-7.5 Que se debe hacer a la hora de atender un parto Realizarse un lavado quirrgico de 10 minutos Vestirse adecuadamente Realizar limpieza ginecolgica Poner los campos: sobre abdomen y piernas Realizar tacto cuando la paciente esta vestida Realizar la maniobra de Ritgen modificada Aspirar al nio en el momento del movimiento de rotacin externa, pasar el dedo sobre la nuca y verificar que no este enrollado el cordn umbilical Realizar el corte del cordn umbilical a 2-3 cm del bebe Que es el coronamiento Es el momento en que el dimetro mximo de la cabeza fetal esta rodeado por el anillo vulvar, protruyendo la pared posterior del recto Cuando se debe realizar el pinzamiento del cordn umbilical Se debe poner al bebe a nivel o debajo del orificio vaginal durante 3 minutos para que masen 80 ml de sangre (50 mg de hierro) desde la placenta hasta el nio lo que contribuye a disminuir la incidencia de anemia ferropenica del nio en una fase infantil Cuales son los signos de separacin placentaria El tero adquiere una configuracin globulosa (primer signo de desprendimiento placentario Menudo se observa la expulsin brusca de un chorro de sangre El tero adquiere una posicin abdominal por la separacin de la placenta El cordn protruye de manera mas visible hacia el exterior de la vejiga, lo que indica descenso de la placenta Que caracteriza la expulsin de la placenta Ocurre entre 1-5 minutos posterior al alumbramiento Una vez separada la placenta es necesario asegurarse que el tero se encuentra contrado Se le solicita a la paciente que puje para que pueda expulsar la placenta Se puede hacer presin manual solo si el tero esta contrado y la placenta sobretodo si no hay separacin placentaria salvo en tero invertido La inversin del tero es una de las complicaciones mas graves asociadas al parto Cuando es necesario la extraccin manual de la placenta Cuando no se separa con rapidez (especialmente en nios prematuros) En sangrado profuso En que consiste el manejo activo del tercer periodo del TDP En la aplicacin de 5 unidades de oxitocina IM con 0.5 mg de ergometria una vez que salio el feto, esto ayuda a disminuir la hemorragia posparto, luego se hace traccin controlada del cordn umbilical y se hace presin en sentido ceflico al sacar la placenta hay que hacer masaje uterino Que caracteriza al 4 periodo del TDP
Son las 2 primeras horas posparto y en un periodo delicado en el que hay que evaluar SGV vitales cada 15 minutos Vigilar sangrado, en caso de sangrado usar oxitocina 2 ml (200 unidades) en 1 litro de SSN, a razn de 10 cc/minuto (200 miliunidades/minuto) Cuales son las ventajas de la episiotoma La incisin es recta y ntida Es ms fcil reparar Cuales son las desventajas de la episiotoma Aumenta la incidencia de desgarros de 3 y 4to grado Se presenta incontinencia fecal La flatulencia es 4-6 veces mayor Cuales son las indicaciones de la episiotoma o episiotoma restrictiva Distocia de hombros Presentacin de nalgas Uso de frceps por aspiracin Posiciones occipitoposterior En conclusin final es que debe privar el juicio clnico y el sentido comn del medico Cual es el mejor momento para realizar la episiotoma Durante una contraccin uterina, cuando se visualice la cabeza fetal del anillo vulvar de 3-4 cm de dimetro Cuales son los grados de desgarros Grado I: son los que afectan la orquilla vulvar, la piel perineal y la mucosa vaginal sin afectar la fascia y msculos adyacentes Grado II: afectan loa anterior mas la fascia y msculos del cuerpo perineal pero sin comprometer esfnter anal Grado III: lo anterior mas afeccin de esfnter anal Grado IV: los anteriores mas dao de la mucosa rectal y exponen la luz del recto, desgarrando uretra y produciendo un sangrado profuso Cuales son los 3 tipos de episiotoma Media Media lateral Lateral Cual es la diferencia entre la episiotoma media y la media lateral Es que la episiotoma media es mas frecuente del desgarro del esfnter externo del ano. Si se sabe reparar la episiotoma media es mejor hacerla PLACENTA PREVIA Y DESPRENDIMIENTO PREMATURO DE PLACENTA NORMO INSERTA Que es la placenta previa Es la placenta que se localiza por encima o muy cerca del orificio cervical interno Cuales son los 4 grados de anormalidad de la placenta Placenta previa total: el orificio cervical interno esta completamente cubierto por la placenta Placenta previa parcial esta cubierto parcialmente Placenta previa marginal: el borde de la placenta esta en el margen del orificio cervical interno Placenta de implantacin baja: la placenta esta implantada en el segmento uterino inferior, pero no toca el orificio interno Que es vasa previa Es cuando los vasos fetales discurren a travs de las membranas y se sitan en el orificio cervical interno Cual es la incidencia de la placenta previa 1 en 200 partos o el 0.5% Cual es la etiologa de la placenta La edad materna avanzada (1 en 100 en mayores de 35 aos, y 1 en 50 en mayores de 50 aos La multiparidad: 1 en 175 para las mujeres que tienen mas de 3 hijos El parto cesarea anterior: 1 en 200, tambien abortos y legrados El habito de fumar y el consumir cocaina
Placenta de gran tamao por eritoblastosis fetal Con que se relaciona la placenta previa Con placenta acreta, increpa y percreta Cuales son los hallazgos clnicos de la placenta previa La hemorragia indolora especialmente al final del segundo trimestre (evento mas caracteristico) Frecuentemente el sangrado producido por la placenta previa comienza sin signos de alarma y cesa en forma espontanea y se repite La hemorragia se produce por la incapacidad de contraerse de las fibras musculares del segmento uterino inferior Cuando la placenta esta implantada cerca pero no encima del orificio cervical interno, el sangrado puede aparecer hasta en el TDP Cuando la placenta esta sobre el orificio cervical interno, la dilatacin de este produce un desgarro que da lugar a la hemorragia Como se realiza el diagnostico de placenta previa El examen del cuello uterino no esta permitido al menos que la mujer este en el quirfano y el procedimiento se haga a doble equipo La ecografia transabdominal es el metodo mas simple, preciso (96-98% especialmente con vejiga vacia) y seguro diagnostico de placenta previa La ecografia transvaginal esta indicada en placenta previa de implantaron baja Resonancia magnetica Migracin placentaria Que caracteriza la migracin placentaria Un buen porcentaje de mujeres tiene implantacin baja alrededor de las 18-20 semanas pero estas migran la mayoria Las placentas que persiste son aquellasque cubren totalmente el orificio cervical interno, no asi las que estn cercana a esta Como pueden ser consideradas las mujeres con placenta previa (manejadas) Mujeres que tiene feto pretermino y sin indicacion para realizar parto Mujeres que tienen el feto maduro Mujeres que estn en trabajo de parto Mujeres con hemorragia severa con indicacion de parto aun con feto inmaduro Como es el pronostico de una placenta previa El pronostico es reservado, sobretodo si la insercin es baja el manejo tendra que ser cesarea Que caracteriza en general la placenta previa La cesarea es necesaria en casi todos los casos Si el sangrado es masivo se podra ligar en forma bilateral la arteria uterina o la iliaca interna Si el sangrado no puede ser controlado, la histerectoma sera la ultima solucion Cuales pueden ser las causas de una hemorragia antes del parto El borramiento y dilatacin: pueden ser normales producto de la ruptura de venas en el cuello uterino Placenta previa: sangra arriba del cuello por separacin de la placenta implantada en la vecindad del canal de parto Desprendimiento placentario: de cualquier sitio de la cavidad uterina Vasa previa: insercin velamentosa del cordn ubilical con ruptura y hemorragia de un vaso sanguineo fetal en el momento de ruptura de membranas Que es el desprendimiento prematuro de placenta normoinserta Es la separacin de la placenta de su sitio de implantacin normal antes de que se produzca el parto fetal Que caracteriza al desprendimiento placentario Produce una hemorragia entre las membranas y tero a travs del cuello, luego drena por el cuello uterino asociado ocasionando una hemorragia externa Es pocofrecuente que produzca una hemorragia oculta (aumentando mucho el riesgo materno) El desprendimiento placentario puede ser total o parcial Es la principal causa de mortinato y representa el 15%
Cual es la frecuencia y mortalidad de desprendimiento placentario En promedio 1 en 200 partos y 1 de cada 225 estaba complicado La mortalidad es de 20% Cual es la etiologa del DPP La HTA cronica (es el mas asociado incluyendo preclampsia), HTA inducida por el embarazo (gravidica) Edad materna Multiparidad La raza (afroamericanas principalmente) La etnia Consumo de cocaina Desprendimiento de placenta previo Leiomiomas uterinoa Ruptura prematura de membranas Embarazo gemelar Traumatismos Trombofilias Cual es el signo caracteristico del desprendimiento prematuro La hipertonia Que caracteriza a la hemorragia oculta Hay un derrame de sangre detrs de la placenta pero sus bordes todava estn adheridas La placenta esta desprendida pero las membranas estn integras La sangre llega a la cavidad amniotica despus de atravsar las membranas La cabeza fetal esta una situacin tan proxima al segmento uterino inferior que la sangre puede pasar a travs de el Que caracteriza el diagnostico clnico del DP cronico Se encuentra frecuentemente: sangrado y dolor abdominal, hiperestesia, contracciones uterinas o tero hipertonico. Los hallazgos negativos en la ecografia no descarta la presencia de un desprendimiento placentario Que es un abruptio placentae Es un desgarro en pedazos de la placenta y denota un indice subito Cuales son los signos y sntomas de DP Sangrado vaginal Aumento de la sensibilidad uterina y dolor de espalda Sufrimiento fetal Contracciones de alta frecuencia Hipertonia TDP prematuro idiopatico Muerte fetal Con que se relaciona el sangrado uterino y el dolor Sangrado uterino sin dolor (placenta previa) Sangrado uterino con dolor (desprendimiento placentario) Que caracteriza a la coagulopatia de consumo con relacion al desprendimiento placentario La causa mas frecuente de coagulopatia de consumo en obstetricia es el desprendimiento placentario Se presenta una hiperfibrinogenemia manifiesta menor que 150 mg/dl Hay niveles elevados de productos de degradacion como fibrinogeno y fibrina Que relacion existe entre insuficiencia renal y desprendimiento placentario La IRA se manifiesta en formas graves de DP Se puede presentar una necrosis tubular aguda reversible Se intensifica un vaso espasmo renal cuando la preeclampsia coexiste con el DP La proteinuria es comun (se desconoce su razon) especialmente en formas graves de abruptio y desaparece rapidamente posparto
Que es la apopleja tero placentaria o tero de Courvalier Es una extravasacin de sangre dentro de la musculatura uterina y debajo de la serosa uterina, que puede llegar a verse en el tejido conectivo de los ligamentos anchos, ovarios y en la cavidad peritoneal. Solo puede ser demostrada en forma precisa a travs de laparotimia. Adopta un color morado el tero (signo de courvalier). No es indicacion de histerectoma porque no inhibe las contracciones uterinas En que consiste el tratamiento de abruptio o DP Varia con la edad gestacinal y el estado de la madre y el feto En feto vivo y maduro e tratamiento sera la cesarea Cuando hay sangrado masivo y externo el tratamiento sera la induccin y transfusin con sangre y cristaloides Manejo expectante (tero inhibicin). Con sulfato de magnesio o terbutalina Parto RECIEN NACIDO De que depende la supervivencia del RN y los cambios fisiologicos rapidos y profundos Del intercambio rapido y ordenado y eficaz de oxigeno y dioxido de carbono Que necesita el RN para hacer un intercambio eficaz de oxigeno por dioxido de carbono Que los alveolos llenos de lquido se llene de aire Que el aire sea intercambiado mediante movimientos respiratorios adecuados Se debe establecer una intensa microcirculacin en estrecha proximidad a los alveolos Que la iniciacin de la respiracin de aire permita inhalaciones regulares y profundas En que consiste la aireacin del pulmon del RN Al intercambio de lquido bronquial y alveolar por aire y no al inflado de una estructura colapsada Porque se produce el sndrome de taquines transitoria del RN Por la demora en la eliminacin del lquido de los alveolos Como la respiracin adecuada de RN permite el cierre del conducto arterioso A medida que el lquido es reemplazo por aire, se produce una reduccion considerable de la compresin de los vasos pulmonares, lo que hace disminuir la resistencia al flujo sanguineo, con la caida de la presin pulmonar normalmente se cierra el ductus arteriosus Que sucede con el lquido residual en los pulmones Es eliminado despus del parto por la circulacin pulmonar y en menos grado los ganglios linfaticos pulmonares Que se necesita para que se produzca la primera entrada de aire en los alveolos llenos de lquido del RN Se necesitan presines intratoraxicas altamente negativas (mecanismo de succion) Que caracteriza al surfactante o estncia tensoactiva Reduce la tension superficial de los alveolos y con ellos evita el colapso del pulmon en cada respiracin Se comienza a producir a las 37 semanas por los neumocitos tipo II La falta de surfactante conlleva a la produccin del sndrome de distress respiratorio en el RN pretermino Cuales son los estimulos para la respiracin aerea Estimulacion fisica (manuipulacion del nio durante el parto) Compresin del torax (en el segundo periodo del parto, permite sacar lquido pulmonar equivalente a de la capacidad funcional residual) Estrs fetal (permite que el feto libere catecolaminas que estimulan a los neumocitos tipo II a producir surfactante) La disminucin de Po2 (presin parcial de oxigeno) El aumento del PCo2 (presin parcial de Co2) que aumenta la frecuencia respiratoria y la magnitud de los movimientos Porque los bebes nacidos por cesrea tiene mayor predisposicin a tener problemas respiratorios Porque la falta de compresin que se realiza durante el transito a travs del canal de parto no permite que el lquido bronquial y alveolar sea expulsado Cual es el cuidado que se le debe dar al Rn inmediatamente despus de nacer Aspiracin de boca y fosas nasales
Poner al bebe en una unidad de calefaccin Que se debe evaluar antes y durante el parto de un recien nacido Estado de salud de la madre Complicaciones prenatales Complicaciones del parto Edad gestacinal Duracin del parto Tiempo transcurrido entre la ruptura de membranas y el alumbramiento Medicamentos, asi como su cantidad via Tipo y duracin de la anestesia Cualquier dificultad durante el parto Que caracteriza la frecuencia cardiaca del RN Puede ser auscultada en el torax o palpada en el cordn umbilical Es aceptable una frecuencia cardiaca mayor o igual a 10/minuto La bradicardia persistente requiere una reanimacion rapida Que caracteriza la respiracin del RN Los RN empiezan a respirar segundos despus de nacer Lloran antes de los 30 segundos despus de nacer Si la respiracin no es frecuente, la aspiracin de la boca y la faringe seguida de suaves golpes en las plantas de los pies y la frotacin en la espalda sirven para estimular la respiracin La prolongacin de intervalos por mas de 1-2 minutos indican anormalidad La falta de reanimacion sostenida exige reanimacion activa Cuales son las causas de respiraciones deficientes Hipoxemia o acidosis fetal por cualquier causa ejemplo madre con HTA Medicamentos administrados a la madre ejemplo la anestesia general Inmadurez Obstruccin de las vias respiratorias Neumotorax Anormalidades intrinsecas (hipoplasia) o extrinsecas (hernia diafragmatica) Aspiracin de lquido amnitico contaminado con meconio Anormalidades del sistema respiratorio Septicemia Que es el puntaje o test de apgar Es un metodo rapido para evaluar el estado del RN y nos permiten identificar la necesidad de reanimacion inmediata En que consiste el test de apgar Parametro 0 Frecuencia cardiaca Ausente Esfuerzo respiratorio Ausente Tono muscular Flacido Irritabilidad refleja Nula Color de la piel Azul, palido 1 Menos de 100 Lento o irregular Cierta flexion Muecas Cuerpo rosado, cianosis distal 2 Mayor de 100 Bueno, llanto Movimiento activo Llanto vigoroso Totalmente rosado
De acuerdo al puntaje de Apgar cual es la condicion del RN Puntaje de 7-10: excelente condicion, solo requiere aspiracin nasofaringea Puntaje de 4-6: depresin respiratoria, flacidez y color palido y azulado pero la FC y las respuestas reflejas son buenas Puntaje de 0-3: presentan frecuencia cardiaca inaudible y baja, respuesta refleja deprimidas o ausentes, flacidez, apneicos, en estos casos (la reanimacion debe ser STAT) Que factores pueden afectar el puntaje Apgar La inmadurez
Medicamentos que toma o tomo la madre Malformaciones neuromusculares o cerebrales Una infeccion puede afectar el tono. El color y los esfuerzos respiratorios Que debe mostrar un RN que ha padecido asfixia al nacer tan grave como para producir una lesion neurolgica Acidemia metabolica o mixta o profunda (ph menos de 7) puntaje de apgar de 0-3 durante mas de 5 minutos Manifestacines neurologicas neonatales (ejemplo convulsones, coma, hipotona) Disfuncion organica multisistemica El puntaje apgar por si mismo no puede establecer que la hipoxia sea la causa de paralisis cerebral, pero si la paralisis cerebral es el unico dficit neurologico vinculado con la asfixia neonatal Como se evalua el estado metabolico del feto en los ultimos minutos y horas previas al nacimiento A travs de estudios acido-base que se hacen tomando sangre de los vasos umbilicales Cual es el ph promedio de los RN E de 7.04-7.10 en valores menores de 7 se presentan muertes neonatales y disfunciones neurologicas Por que se produce la acidemia metabolica Cuando se acumulan los acidos organicos (acido lactico y B-hidroxibutirico) si el aumento del acido carbonico A que se le conoce como acidemia mixta respiratoria-metabolica Al aumento de acido carbonioco con el aumento de los acidos organicos De que depende el ph de la sangre fetal De la proporcion del acido carbonico, acidos organicos y bicarbonato Porque el clampeado del cordn umbilical y la toma debe ser inmediata al parto Porque demoras de 10-20 segundos pueden afectar los valores del Pco2 y ph y este examen se debe hacer en RN con apgar bajos Que requiere la reanimacion activa del RN Personal capacitado disponible Sector de trabajo conveniente (con calefaccin) Suministro de O2 con presin positiva Medicamentos y equipos medico de resucitacion Cuales son los parmetros del protocolo de reanimacion Evitar la perdida de calor Abrir la via respiratoria Evaluar al neonato (fr, fc, color) deben realizarse en menos de 20 segundos Esfuerzo respiratorio (si falta aplicar ventilacin con presin positiva) Frecuencia cardiaca (si es menor de 100/minuto se inicia ventilacin con presin positiva) Color (si hay cianosis hay que administrar oxigeno a razon de 80-100%) Compresin del torax Reanimacion quimica: adrenalina, expansion de volumen Intubacion traqueal Cuales son los cuidados sistematicos del RN La estimacion de la edad gestacinal (entre las 32-40 semanas) Profilaxis de las infecciones oculares Cuales son los parmetros que se evaluan en la estimacion de la edad gestacinal Pliegues plantares Nodulos mamarios Pelo del cuero cabelludo Lbulos de la oreja Testculos y escroto en varones Cuales son las caracteristicas que presenta un nio de 36 semanas o menos de gestacin Surco planta: solo pliegue plantar anterior Nodulos mamarios: 2 mm Pelo del cuero cabelludo: fino
Lbulos de la oreja: plegables sin cartlago Escroto y testculos: testculos en el canal inferior, escroto pequeo con pocas arrugas Que caracteriza un nio de 37-38 semanas de gestacin Posee pliegues plantares ocasionales en los 2 tercios anteriores, con nodulos mamarios de 4 mm, cabello fino, algun cartilago en las orejas y testculos intermedios Como se encuentra un nio de mas de 39 semanas de gestacin Planta cubierta de pliegues, nodulos mamarios de 7 mm, pelo grueso y sedoso, orejas rigidas con presencia de cartlago, testculos colgantes Como se previene la oftalmia gonococica neonatal (ceguera) Con la aplicacin de 1% de nitrato de plata que luego se lava con SSN para evitar una conjuntivitis quimica. Tetraciclina oftalmica 1% o eritromicina oftalmica al 0.5% En nios nacidos de madres con gonorrea no tratada se tratan con 25.5 mg/kg IM o IV sin supera los 125 mg En que consiste la identificacin permanente del RN En la identificacin plantar (no las huellas digitales) porque las cretas de los pies son mas pronunciadas y resulta mas facil obtener impresines. Que se debe evaluar en un RN pretermino Investigar un sndrome de distress respiratorio, especialmente en los nacidos por cesarea Hiperbilirrubinemia e inmadurez en la captacin, conjugacion y excrecion de la bilirrubina Inmadurez del SNC (disritmia y apnea) Enfermedades hemorragicas (por problemas en los factores de coagulacin) Inmadurez de la termorregulacin Dificulta de alimentacin Susceptibilidad a las infecciones Que caracteriza al nio nacido termino Presenta una morbilidad minima salvo malformaciones o problemas de asfixia Que caracteriza a los RN postermino Presentan mayor morbilidad que los RN a termino pero menor morbilidad que los nacidos pretermino. Se caracterizan por presentar: arrugas, bajo peso, uas largas, etc. Que se debe evaluar en el examen fisico detallado del RN Medidas antropometricas: peso (2500-3500 es normal), talla (50-54 cm) permetro ceflico (34 mas o menos 2) Observacin general: estado de conciencia, respiracin, actitud, motilidad, permeabilidad esofagica Piel y faneras (color y percusin capilar) Cabeza: ojos, nariz (perlas de Epstein, no tiene significado patologica) FR 30-40/minuto los primeros 20-200 minutos Aparato cardiovascular: latidos, soplos (por persistencia del foramen oval y/o conducto arterioso) Abdomen: tamao del higado, forma, movimientos peristalticos, tonicidad Extremidades: malformaciones, motilidad espontanea, subluxacion coxofemoral (uni y bilateral) Examen neurologico: reflejo del moro, marcha automatica, escalamiento, reflejos de succion, busqueda, palmar y plantar Aplicacin de vitamina K Vacunan contra hepatitis B Como se debe manejar el descenso rpido de la temperatura despus del nacimiento, que se manifiesta con temblor A travs de brindar un area que le brinde calefaccin Como se maneja el cuidado de la piel Advirtiendo que hay perdida de calor por la evaporacin Sabiendo que la presencia de vermix caseosa desaparece espontneamente a las 24 horas No baar al RN hasta que regule la temperatura espontneamente Que caracteriza al cordn umbilical
Normalmente sufre una momificacion (por la perdida de la gelatina de Warton) o se infecta por microscopios tales como: stafilococos aureus, E. coli, SBGB. Los que se pueden evitar aplicando yodo povidone Se cae entre 3-45 dias y se cae mas rapido si esta expueso al aire libre por lo que no se recomienda poner apositos Que caracteriza a la excrecin de heces y orina del RN Los 2-3 primeros dias del nio excreta meconio blando de color verde parduzco, compuesto por clulas epiteliales descamadas del tracto gastrointestinal, lanugo (cabello fetal) Durante la vida intrauterina y pocas horas despus el contenido intestinal es esteril pero luego se contamina La deposicion de meconio se observa en un 90% en las primeras 24 horas y la miccion puede ocurrir hasta el segundo dia Despus del 3-4 dia como consecuencia de la ingesta de leche el meconio es reemplazado por heces homogeneas de color amarillo Que caracteriza a la ictericia neonatal Se desarrolla entre el 2-5 dia. Si ocurre en las primeras 24 horas puede ser producto de una izo inmunizacin Es desarrollada por 1/3 de los bebes Al ancer la bilirrubina Es de 1.8-2.8 mg/dl pero puede subir a poco mas de 5 mg/dl La mayor parte de la bilirrubina esta libre y no conjugada (probablemente por la inmadurez de las clulas hepaticas) Por que se produce la perdida de peso en el Rn Por la poca alimentacin en los primeros 3-4 dias Los prematuros pierden mas peso y lo recuperan mas lentamente Si el nio es alimentado correctamente, este recuperara su peso hacia el dia 10 El peso aumenta en 25 g/dia los 3 primeros meses, luego duplican su peso al nacer a los 5 meses y lo triplican el terminar el primer ao Que caracteriza la alimentacin despus del parto Se debe comenzar en las primeras 12 horas, con intervalos de 2-4 horas, los prematuros requieren intervalos mas cortos (3 horas) Debe permanecer en el pecho por unos 10 minutos (5 en cada pecho) Que previene la circuncisin bien realizada La fimosis, la parafimosis y la balanopostitis a la vez reduce el cancer de pene Cuales son las complicaciones de la circuncisin Hemorragias Hematomas Infecciones (VIH) Amputacion distal del glande Estenosis del meato postcircuncision Destruccin del pene por electrocauterio Isquemia por el uso de lidocaina con adrenalina Cuales son los factores asociados a la circuncisin Su falta aumenta la incidencia de cancer cervical en compaeras sexuales de hombre incircuncisos infectados por el VPH Debe ser realizada por el facultatvo en un bebe sano y estable Debe de realizarse bajo consentimiento informado de los padres Se deben considerar aspectos culturales, religiosos, etnicos y medicos FISIOLOGA DEL PARTO Que pasa despus de 36 a 38 semanas de embarazo en la cuales el tero permanece en reposo
Despus de este periodo se instala una fase de transicin durante la cual la ausencia de respuesta miometrial desaparece y tiene lugar al ablandamiento y borramiento del cuello uterino Describa las contracciones uterinas del miometrio no inductoras Se caracterizan por imprevisible aparicion, falta de intensidad y breve duracin, las molestias se limitan a la parte del abdomen y region inguinal, cerca del termino del embarazo, estas contracciones se hacen frecuentes, para preparar al tero Cuales son las caracteristicas anatomicas y fisiologicas del endometrio Grado de acortamiento de las clulas musculares lisas durante las contracciones En las clulas musculares lisas la fuerza de contraccin generada se encuentra en todas direcciones La organizacin del msculo liso difiere de la del esqueletico El carcter multidireccional de la fuerza de contraccin del msculo liso endometrial permite mas versatilidad de la direccion de fuerza de expulsin independiente de la posicin o postura del feto Cuales son los tres estadios del TDP Primer estadio: de borramiento y dilatacin Segundo estadio de expulsin fetal Tercer periodo: de expulsin placentaria y de membranas Que caracteriza al primer estadio del parto Se inicia cuando las contracciones uterinas alcanzan frecuencia, intensidad y duracin suficientes para inducir cambios uterinos, o sea, borramiento y dilatacin; finaliza cuando alcanza los 10 cm de dilatacin Que caracteriza al segundo estadio del parto Inicia cuando la dilatacin cervical es completa (10 cm) Termina con la expulsin fetal Que caracteriza al tercer estadio del parto Comienza despus de la expulsin del feto Finaliza con la expulsin de la placenta y membranas fetales Por que se contrae el miometrio Porque la miocina fosforilada interactua con la actina actuando con la ATPasa, la hidrlisis de ATP genera energia y el msculo se acorta Porque se produce la relajacin del miometrio Por la disminucin de la concentracin de calcio intracelular Por la desfosforilacion de las cadenas livianas de miocina Por inactivacion de la cadena liviana de la miocina ceniza Cual es un signo confiable de la instalacion clinica del TDP Es la eliminacin vaginal de una escasa cantidad de moco teido de sangre. Este hallazgo refleja el desprendimiento del tapon mucoso que ocupa el canal cervical durante el embarazo Cuales son los fenmenos en la fisiologia del parto Activos: contracciones uterinas Pasivos Como son las contracciones uterinas Son dolorosas Involuntarias con aumento de la frecuencia, intensidad y duracin Cuales son las causas de dolor de las contracciones uterinas Hipoxia del miometrio contraido Compresin de los ganglios nerviosos del cuello uterino y la pared inferior del tero El estiramiento del cuello uterino durante la dilatacin El estiramiento del perineo que recubre el fondo del tero Como son las percepciones de las contracciones uterinas Es un endurecimiento uterino que sobrepasa el umbral de percepcin y dependen del tono uterino, espesor, paredes abdominales Como debe de estar el umbral A 10 mmHg sobre el tono Las contracciones uterinas son involuntarias y en general independientes del tono uterino extrauterino Que nombre recibe el estiamiento mecanico del cuello uterino Se conoce como reflejo de Ferguson
Cuales son ciertas particularidades del miometrio Su acortamiento es 10 veces mayor que cualquier otro tejido Produce una fuerza multidireccional El objetivo final es expulsar el feto Con que se quita el TDP Con inhibidores del prostaglandinas Como es la dilatacin y borramiento del cuello Primigestas: primero borran y despus dilatan Multpara s: borramiento y dilatacin al par La dilatacin favorece al TDP Que es un buen TDP Con contracciones que producen modificaciones cervicales por lo consiguiente expulsan al feto Que caracteriza las contracciones del buen TDP La frecuencia: 3/10 minutos La intensidad: +++ La duracin: 60 segundos Cuales son las caracteristicas de las contracciones uterinas Frecuencia, intensidad y duracin Cual es el intervalo entre las contracciones uterinas Disminuyen progresivamente de 10 minutos al comienzo del primer estadio atan solo un minuto o menos en el segundo estadio Que comprometen las contracciones uterinas Comprometen flujo sanguineo teroplacentario Comprometen flujo fetoplacentario; en grado suficiente para producir la hipoxia fetal Cual es la media del lquido amnitico durante las contracciones del TDP 40 mmHgcon variacin de 20-60 mmHg Cuales son las funciones mas importantes de las contracciones Preparar el canal de parto Propulsin del feto Quienes intervienen en los esfuerzos del pujo Intervienen musculos rectos, oblicuos, transversos, abdominales y el diafragma Sube la presin abdominal: 50 mmHg Exclusivo del periodo expulsivo Como se divide el trabajo de parto activo Superior: activamente contrctil, adquiere mayor espesor, a medida que avanza el trabajo de parto es mas duro Inferior: es relativamente pasiva, se convierte en un pasaje fetal mucho mas delgada y blanda Como se dividen los cambios uterinos con las contracciones Se divide en dos porciones Porcion superior Abarca el fondo del tero Es activamente contrctil (porque hay varios marcapasos) Tiene mayor espesor a medida que aumenta el TDP Porcion inferior Abarca el segmento inferior del cervix (segmento pasivo) Se convierte en un pasaje fetal Tiene menor grosor Se encuentra el anillo fisiologico de retraccion Se encuentra el anillo patologico de Bandl (se palpa en pacientes delgados y es aqu donde se da la ruptura uterina) Como se modifica la contraccin del tero con cada contraccin Produciendo una elongacion del tero con cada contraccin Disminuye el dimetro transverso haciendo cada vez mas grueso el segmento superior
Adelgazandose el segmento inferior Que es el anillo fisiologico de retraccion Es la frontera entre el segmento supeior que engruesa y el segmenro inferior se adelgaza Cual es el anillo patologico de retraccion o de Bandl Es un adelgazamiento externo del segmento inferior donde se hace muy notorio el anillo de retraccion Cuando es intil la presin intraabdominal Esta fuerza es intil si el cuello uterino no esta completamente dilatado. Por lo tano el flujo solo es efectivo con el segundo estadio del TDP y no en el primero Que fuerza es eficiente durante el primer estadio del TDP y a travs de quien lo ejerce La fuerza es la contraccin uterina y el segmento inferior del tero a travs de las membranas fetales Cuales son los cabios fundamentales que experimenta el cuello ablandado Borramiento y dilatacin Cual es el dimetro que debe alcanzar un feto para que este pase por el cuello 10 cm Como es el descenso es el segundo estadio del parto Nulpara: lento pero constante Multpara : sumamente rapido Como se describe el borramiento cervical Consiste en el acortamiento del canal cervical de una longitud de unos 2 cm a un simple orificio circular de bordes sumamente finos tiene lugar de arriba hacia abajo Que determina el borramiento Determina la expulsin del tapon mucoso a medida que se acorta el canal cervical Que ocurre cuando hay ruptura prematura de las membranas No hay retardo de la dilatacin cervical Cuales son las fuerzas auxiliares del TDP Despus de la dilatacin completa del cuello la fuerza mas importante para la expulsin del feto es la generada por el aumento de la presin abdominal (pujo) que se realiza solo en el periodo expulsivo Para que sirva el ablandamiento del cuello uterino al TDP (fase preparatoria) Para facilitar la dilatacin Cuales son las modificaciones cervicales relacionadas con el TDP En el primer periodo del TDP, la fuerza eficiente es la contraccin uterina, que a la vez ejerce presin hidrostatica sobre el cuello del tero Como se divide la dilatacin cervical Fase latente Fase activa Como se divide la fase activa Etapa de aceleracin: permite predecie el resultado del TDP Maxima pendiente Etapa de desaceleracion: refleja la relacion feto-pelvianas A que esta sujeta la fase latente A cambios provocados por factores exogenos, la sedacion y la estimulacion del miometrio Cuando se produce el descenso activo se produce despus de cierta evolucion de la dilatacin cervical Como es el descenso en la Nulpara Generalmente se observa un descenso fetal mas rapido durante la fase de maxima pendiente de dilatacin cervical Cuales son las fases funcionales del TDP que desarrollo Friedman Preparatoria Ditalatoria Pelviana Que observo Friedman en la fase preparatoria Observo que era susceptible a la sedacion y la analgesia de conduccin, con una dilatacin escasa Describa la fase dilatoria del TDP La velocidad de dilatacin cervical es maxima, es mayormente afectada por al sedacion o la analgesia de conduccin
Describa la fase pelviana Comienza concomitantemente con la fase de desaceleracion de la dilatacin cervical y es en esta fase donde se presentan los movimientos cardinales del feto Hasta cuando se mantienen intactas las membranas Hasta la expulsin del feto Cuales estructuras ms importantes del piso de la pelvis Msculo elevador del ano (en el embarazo experimenta hipertrofia) Fascies que recubren sus superficies superior e inferior (piso de la pelvis) Por quienes estn formados los segmentos post y lateral el piso de la pelvis Musculos piriformes Cocciqueos bilaterales Cual es el espesor del elevador del ano Varia entre 3 y 5 m en el embarazo, el elevador del ano experimenan hipertrofia Que determina la distensin maxima del perineo Determina la dilatacin pronunciada del ano, que puede llegar a 2-3 cm de dimetro Que ocurre a medida que se produce la separacin de la placenta Se forma un hematoma entre la placenta en vias de separacin y la decidua remanente, el hematoma es una consecuencia y no la causa de la separacin placentaria A travs de que tiene lugar la separacin de la placenta Tiene lugar a travs de la capa esponjosa de la decidua, una parte se desprende junto con la placenta, mientras que el resto permanece unido al miometrio Cuando se produce la separacin de la placenta Se produce algunos minutos despus del parto Cuales son los mecanismos de expulsin placentaria Se piensa que el hematoma retroplacentario empuja la placenta hacia la cavidad uterina Cuales son los tipos de mecanismos que hay Shultze: la sangre proviene del sistema placentario, drena hacia el saco invertido y no sale al interior hasta la expulsin de la placenta, y presenta cara fetal Duncan: la separacin de la placenta , de manera que la sangre se acumula en las membranas y la cara de presentacin vulvar en la superficie materna Describa los fenmenos pasivos de las contracciones Fosfolipidos de la membrana Describo como es la interaccion miocina y actina (contracciones) Tipo A: alvarez poco intensas confinadas a pequeas areas del tero Tipo B: braxton Hicks intensidad mayor se propaga a un area del tero Describa la maduracin cervical Grado I: cervix inmaduro, posterior, poco reblandecido, alargado, no dilatacin (inmaduro) Grado II: parcialmente maduro Grado III: cervix maduro, central muy reblandecido borrado en vias de borramiento dilatacin 2-3 cm Enumere el triple gradiente descendente (caracteristicas) Propagacion descendentes Fase sistolica de mayor duracin en el fondo Intensidad mayor en partes altas Cuales son las caracteristicas optimas del TDP Tener TGD Invadir todo el tero y alcanzar todo el acme simultaneo Intensidad entre 25-45 mmHg Intervalos 2-4 minutos. Frecuencia de 2.5-5 por 10 minutos Relajacin completa entre las contracciones Que es el tono Es la minima presin registrada entre las contracciones y se expresa en unidades de Montevideo. Intensidad o amplitud: alta presin intraamniotica causada por cada contraccin Cuando la paciente percibe el dolor del TDP A los 25 mmHg de tono pero se percibe a los 10
De que depende la intensidad o amplitud del dolor del TDP Del aumento de la presin intraamniotica causada por cada contraccin Que es actividad uterna Es la intensidad por frecuencia espresada en unidades de Montevideo Como es el acme (cspide) de las contracciones Es uniforme, por lo tanto tambien es uniforme de aumento de la presin intraamniotica Para que sirve el test de Virchow y que parmetros mide Altura de presentacin Borramiento Consistencia cervical Dilatacin Mujeres embarazadas Primigestas Pelvico Uso de oxitocina En las mujeres embarazadas como se encuentra el nivel plasmatico de progesterona Se encuentra alta durante el embarazo y solo disminuye despus de la expulsin de la placenta, que es tejido responsable de la sntesis de progesterona en la mujer embarazada Porque niveles podria ser mediada la especificidad de antagonismo progesteronico Molecular Bioquimico Celular Describa las fases uterinas del parto Fase uterina 0 del parto: esta fase se caracteriza por el reposo del msculo liso miometrial con mantenimiento de la integridad del cuello uterino. Esta fase abarca el 95% inicial de un embarazo normal, la dilatacin cervical en esta fase se asocia con un pronostico desfavorable para el embarazo Fase uterina 1 del parto: necesita que se interrumpa el reposo uterino; este proceso se conoce con el nombre de despertar uterino. La fase 1 se caracteria por la recuperaron de la capacidad de las clulas miometriales, de regular la concentracin citoplasmatica de calcio Modificacion del tero durante la fase 1 Aumento muy significativo de la cantidad de receptores de la oxitocina en el miometrio Aumento de las uniones de hendiduras Aumento en al irritabilidad uterina Desarrollo de la sensibilidad a las terotoninas Pasaje de un estado contrctil, predominan contracciones esporadicas Formacin del segmento inferior del tero Ablandamiento el cuelo uterino Cambios cervicales durante fase 1 El cuello se ablanda, ceda la tension y dilata con mayor facilidad Composicin del cuello uterino Colageno Msculo liso Tejido conectivo El cuello uterino contiene mucho menos msculo liso que el fondo del tero Alandamiento del cuello uterino La ruptura y el reordenamiento de las fibras del colageno Cambios en la cantidad relativa de diversas glucosas minoglucanas Fase uterina 2 Sinonimo de TDP activo, las contracciones del tero que conducen a la dilatacin progresiva del cuello uterino y los productos de la concepcin Fase uterina 3 Comprende los sucesos del puerperio, es decir la recuperacion materna, inmediatamente despus de la expulsin de los productos de la concepcin y durante aproximadamente 1 hora Cual es la funcin de los estrgenos
Promueven una diversidad de cambios miometriales que incrementen la capacidad del miometrio de generar una potente fuerza contrctil Cual es la funcin de la relaxina Existen dos genes diferentes de la relaxina presente en el plasma de las mujeres embarazadas, deriva exclusivamente de la secrecion en el nivel del cuerpo luteo Cual es la funcin de las prostaglandinas y la relajacin del miometrio Actuan como relajantes musculares, especialmente la PGD2 y la PGI2 inducen la relajacin del msculo liso vascular con vasodilatacion, las prostaglandinas en el miometrio en los diferentes estadios del embarazo seran principalmente responsables de las diversas respuestas del miometrio humano a las PGI Cual es la hormona puerperal del alumbramiento La oxitocina Describa las prostaglandinas y la fase 2 del TDP Las prostaglandinas contribuyen al inicio del partoa termino Durante el trabajo de parto se observa un aumento del nivel de prostaglandinas, el plasma materno y la orina materna El tratamiento de mujeres embarazadas mediante diversas vias de administracin induce el aborto La PGH2 sintetasa retarda el momento de aborto inducido a tambien interrumpir un TDP prematuro El tratamiento con PG de tejido muscular liso, a veces provoca la contraccin muscular Determine las PG en el lquido amnitico antes del TDP Estn presentes en el lquido amnitico en todos los estadios del embarazo a medida crece el feto se produce un aumento progresivo del nivel de PG en el lquido amnitico Mecanismos de trabajo de parto Si el feto se encuentra en posicin transversal en relacion con el canal de parto cuales son las posiciones Cesrea Version podlica hasta alcanzar la postura longitudinal Como pueden determinarse los parmetros de postura, presentacin, actitud y posicin fetal Pueden determinarse en la clinica mediante la palpacin abdominal, el examen vaginal o estudio por ecografia o madiografia simple Como se define postura del feto Puede ser longitudinal y transversal En que porcentaje se observa la postura longitudinal Se observa en el 99% de los embarazos a termino Cuales son los factores predisponentes para la postura transversal Multiparidad Placenta previa Hidramnios Anomalas uterinas Defina presentacin del feto Es la parte del cuerpo fetal que se encuentra mas avanzada en el interior del canal del parto o mas cerca de el Como estar representada la parte de presentacin en una postura transversal La parte de presentacin estar representada por el hombro Como se clasifica la presentacin cefalica Se clasifica segn la relacion entre la cabeza y el cuerpo fetales Por lo general, la cabeza esta flexionada por completo y el menton entra en contacto con el torax fetal, a esta presentacin se le conoce como vertice y la parte de presentacin es la fontanela occipital Como ocurre la presentacin de cara Ocurre de manera que la parte posterior de la cabeza entra en contacto con la espalda y la parte que se introduce en primer termino en el canal de parto es la cara Cuales son las posiciones intermedias que puede adoptar la cabeza fetal Flexion parcial: sincipital parte de presentacin sera la fontanela anterior Extensin parcial: (cejas) la parte de presentacin seran las cejas Defina que representa la flexion parcial
En este caso la presentacin sera la fontanela anterior grande o bregmatica llamndose presentacin sincipital Cual ser la parte de prsentacion en la extensin parcial Las partes de presentacin en la extensin parcial sera las cejas llamndose presentacin de cejas Cuales son las actitudes en posicin cefalica y cual es la parte de presentacin Vrtice: ideal parte de presentacin es la fontanela occipital Sincipital: flexin parcial su parte de presentacin es la fontanela anterior Cejas: extensin parcial su parte de presentacin es las cejas caraL extensin completa su parte de presentacin es la cara Cuales son las tres configuraciones generales con las que se asocia la presentacin de nalgas presentacin de nalgas franca es la ideal presentacin de nalgas completa: puede sacar un pie presentacin de nalgas incompleta: deja hueco por donde puede escapar el cordn umbilical Defina cada una de las presentaciones anteriores presentacin de nalgas franca: es la presentacin con los muslos flexionados y las piernas extendidas sobre la superficie anterior del cuerpo presentacin de nalgas completa: es la presentacin con los muslos flexionados sobre el abdomen y las piernas flexionadas sobre los muslos presentacin de nalgas incompleta: presentacin en la que uno o ambos pies o ambas rodillas se encuentran en posicin baja. Defina que es actitud es la relacion de las diferentes partes del producto entre si tambien se conoce con el nombre de habito. Es la postura caracteristica que adopta el nio en el curso de los ultimos meses de embarazo Defina la posicin del feto el termino posicin se refiere a la relacion entre una porcion arbitrariamente seleccionada de la parte de presentacin fetal con el lado derecho o izquierdo del canal de parto, en consecuencia pueden haber dos posiciones en cada presentacin Cuales son las partes determinantes en las presentacines de vrtice, de cara y de nalgas son el occipucio, el menton y el sacro fetales Dado que la parte de presentacin puede ubicarse en posicin izquierda o derecha como puede ser la presentacin occipital mentoneana y sacra occipital izquierda y derecha OI y OD mentoneana izquierda o derecha: MI y MD sacra izquierda o derecha: SI y SD Cual es la porcin fetal elegida en la presentacin de hombros La porcin fetal elegida en forma arbitraria para la orientacin con respecto a la pelvis de la madre es el acromion Como se designan las posturas transversales Todas las posturas transversales se designan con el nombre genrico de presentacin t. hombros Cual es la frecuencia de las distintas presentacines y posiciones presentacin de vrtice 96% presentacin de nalgas 3.5 Presentacin de cara 0.3 Presentacin de hombros 0.4 Cual es la incidencia de presentacin de nalgas entre las 29-32 semanas Es de 14 % Cual es el principal factor que explica la presentacin de vrtice habitual Configuracin periforme del tero es el principal factor Como debe estar la mujer cuando se realiza la palpacin abdominal o maniobras de leopold Debe estar cmoda, acostada, en posicin supina con el abdomen descubierto Describa la primera maniobra de leopold Primera maniobra: despus de identificar el contorno uterino y determinar las distancias entre el cartlago xifoides y el fondo uterino. El examinador palpa con suavidad el fondo uterino con los extremos
de los dedos de ambas manos para establecer el polo fetal presente en el fondo uterino (podlico o ceflico) Las nalgas se palpan como un cuerpo nodular voluminoso mientras que la cabeza es una estructura dura y redondeada con mayor movilidad Describa la segunda maniobra de leopold Despus de determinar el polo fetal en el fondo del tero el examinador coloca las palmas de las manos a ambos lados del abdomen y ejerce presin suave pero firme de uno de los lados es posible percibir una estructura dura y resistente que corresponde a la espalda, del lado opuesto la palpacin revela numerosas partes pequeas, irregulares y mviles correspondientes a las extremidades fetales Describa la tercera maniobra de leopold Mediante el pulgar y los dedos de una mano, la parte inferior del abdomen de la madre, inmediatamente por arriba de la snfisis del pubis. Si la parte de presentacin no se encuentra encajada, es posible percibir una parte libremente mvil, por lo general, la cabeza fetal. Si mediante la palpacin cuidadosa es posible establecer que la prominencia ceflica se encuentra en el mismo lado que las partes fetales pequeas, la cabeza debe estar flexionada, en consecuencia la parte de presentacin es el vrtice. Si la prominencia ceflica fetal se encuentra del mismo lado que la espalda, la cabeza debe estar extendida y la parte de presentacin es la cara. Describa la cuarta maniobra de leopold En esta maniobra el examinador se coloca de cara a los pies de la madre y con los extremos de los dedos ndice, medio y anular de cada mano, ejerce una presin profunda en direccin del eje estrecho superior de la pelvis. En caso de presentacin ceflica, la trayectoria de una de las manos se interrumpira antes que la otra, por una parte redondeada (la prominencia ceflica). Mientras que la otra mano podr descender con mas profundidad hacia el interior de la pelvis. En presentacin de vrtice prominencia ceflico del mismo lado de partes pequeas. En presentacin de cara prominencia ceflica del mismo lado de la espalda. La facilidad con que se palpa la cabeza indica el grado de descenso fetal. Que se puede diferenciar cuando la cabeza ha descendido en el interior de la pelvis y con que maniobra Se puede diferenciar el hombro anterior y es mediante la tercera maniobra de leopold Cuando puede llevarse a cabo la palpacin abdominal Se puede llevar a cabo en los ltimos meses de embarazo y durante y entre las contracciones de trabajo de parto aproximadamente a partir de las cuatro semanas Que hallazgos permiten las maniobras de leopold o palpacin abdominal Informacin acerca de: Presentacin Posicin fetal Grado de descenso pelviano Que puede identificar un clnico con experiencia mediante estas maniobras Puede identifica con certeza una mala presentacin fetal con altos indices de: Sensibilidad Especificidad Valor predicativo (+) Valor predicativo (-) Cuales son las maniobras para determinar a posicin y presentacin mediante el examen ginecolgico Despus de la preparacin de la paciente, el examinador introduce los dedos de una mano enguantada en la vagina hasta entrar en contacto con la parte de presentacin. Esta maniobra permite sin dificultad el vrtice, la cara y las nalgas Si la presentacin es de vrtice, el examinador debe, introducir en la porcion posterior de la vagina y efectuar un movimiento de barrido sobre la cabeza fetal hacia la sinfisis pubiana de la madre. Es obligatorio que los dedos pasen por arriba de la sutura sagital de un extremo a otro permite apreciar las fontanelas pequeas y grande Luego se evalua la posicin de ambas fontanelas. El examinador debe palpar la porcion anterior de la sutura sagital y examinar con cuidado la fontanela presente en un extremo con ulterioridad, el obstetra efectua un movimiento circular alrededor de la cabeza fetal hasta palpar y examinar la otra fontanela
En este momento tambien puede determinarse la estacin fetal: es decir el grado de descanso fetal en el intuir de la pelvis Donde se auscultan mejor los ruidos cardiacos fetales en las presentacines fetalicas En las presentacines cefalicas, se auscultan mejor a mitad del camino entre el ombligo y la espina iliaca anteroposterior de la madre Donde se auscultan mejor los ruidos cardiacos en la presentacin de nalgas Se auscultan a nivel del ombligo y ligeramente arriba de el Donde se auscultan mejor los ruidos cardiacos en posiciones occipitales anteriores Por lo general se auscultan mejor a corta distancia de la linea media Donde se auscultan los ruidos en las variedades posteriores Se auscultan mejor en la region lumbar Con que frecuencia se observa la presentacin de vrtice y como se evalua Se observa en alrededor de un 95% de los casos. Se evalua mediante la palpacin abdominal y se confirma por examen vaginal, antes de la iniciacin del TDP En que posicin ingresa el feto a la pelvis cual es su porcentaje de frecuencia El feto ingresa a la pelvis en la posicin occipital transversa izquierda en un 40% de los casos y occipital transversal derecha en un 20% de los casos Como ingresa la cabeza a la pelvis en las posicin occipital anterior derecha y occipital anterior izquierda La cabeza ingresa en la pelvis con el vrtice rotado 45 grados en direccin anterior desde la posicin transversal o rotado en la fase anterior Enumere los mecanismos del TDP Encajamiento Descenso Flexion Rotacin interna Extensin Rotacin externa Expulsin Que es el encajamiento Es el mecanismo mediante el cual el dimetro biparietal que representa el maximo dimetro transverso de la cabeza fetal. En las presentacines de vrtice pasa a travs de el estrecho superior de la pelvis Cuando se produce este movimiento Durante las ultimas semanas de embarazo o comenzar despus de la iniciacin del TDP Donde se encaja por lo general una cabeza fetal de tamao normal Generalmente no se encaja con la sutura sagital en direccion anteroposterior, sino que la cabeza ingresa en el estrecho superior de la pelvis y presenta un dimetro transverso o un dimetro oblicuo Que es el descenso Es el primer requisito para el nacimiento del nio Cuando tiene lugar el descenso ulterior en mujeres Nulpara Puede producirse despus del comienzo del segundo estadio del TDP Cuando comienza el descenso fetal en las mujeres Multpara s Suele comenzar con el encajamiento Cuales son los factores que conducen el descenso Presin ejercida por el lquido amnitico Presin directa efectuada por el fondo uterino Los pujos de las madres secundarios a la contraccin de los musculos abdominales La extensin y el enderezamiento del cuerpo fetal Cuando se da la flexin Se da cuando la cabeza fetal descendente encuentra resistencia, ya sea por el contacto del cuello uterino, las paredes de la pelvis o el piso de la pelvis por lo general se flexiona Que determina el movimiento de flexion Este movimiento determina que el menton se acerque al torax fetal y que el dimetro occipital frontal se reemplace por el dimetro suboccipitobregmatico Como se da la rotacin interna
La rotacin interna de la cabeza fetal determina que el vrtice del craneo (occipucio) pase en forma gradual de su posicin original a uno mas anterior (sinfisis del pubis) o con menor frecuencia a una posicin mas posterior (promontorio del sacro) Para que es esencial la rotacin interna Es esencial para que el TDP pueda completarse salvo en el caso de un feto usualmente pequeo A que conclusin llego Calkins en relacion a la rotacin interna fetal Llego a la conclusin de: Que 2/3 de los casos de Ri se complete en el momento en el que la cabeza fetal llega al piso de la pelvis Alrededor de 5% de los casos la RI no se produce Tambien observa que la rotacin interna antes de que la cabeza fetal llegue al piso de la pelvis es mas frecuente en las Multpara s que la Nulpara Como se da la extensin Se da en el momento en que despus de la rotacin interna la cabeza fetal flexionada por completo llegue a la vulva, se produce una extensin vertical esencial para el nacimiento Que determina el movimiento de la extensin Determina que la base occipital entre en contacto con la base interior de la sntesis pubiana Cuando debe producirse la extensin Debe producirse antes que la cabeza fetal la atraviese (tracto de salida) Hacia donde se dirige el vector resultante en la extensin Se dirige hacia la apertura vulvar y en consecuencia determina la extensin de la cabeza fetal Como se explica la rotacin externa Es la restitucion de la cabeza expulsada la restitucion de la cabeza hacia la posicin transversal. Un movimiento que se corresponde con la rotacin del cuerpo fetal y permite que el dimetro bicromial fetal entre en relacion con el dimetro anteroposterior del estrecho inferior de la pelvis. Asi un hombro fetal se situa en posicin anterior detrs de la sntesis pubiana y el otro hombro es posterior. La rotacin externa parece ser inducida por los mismos factores pelvianoes que determinan la rotacin interna de la cabeza fetal Explique la expulsin fetal Casi inmediatamente despus de la rotacin externa se observa la aparicion del hombro anterior debajo de la sinfisis pubiana y poco tiempo despus el perineo es distendido por el hombro posterior. Una vez expulsados los hombros, el resto del cuerpo se exterioriza con facilidad Que es asinclitismo Cuando la sutura sagital es desviada lateralmente hacia una posicin mas anterior o posterior en la pelvis Que es asinclitismo anterior Cuando la sutura sagital se acerca hacia el promontorio del sacro y los dedos del examinador podran palpar una mayor parte del hueso parietal anterior Que es asinclitismo posterior Cuando la sutura sagital se encuentra mas cerca de la sinfisis pubiana y los dedos palparan una mayor parte del hueso posterior Que es oblicuidad Litzmann Es el otro nombre que recibe el asinclitismo posterior externo y el examinador puede palpar con tactilidad la oreja mas posterior del feto Que es sinclitismo Posicin del feto en la linea media entre el sacro y el pubis CUIDADOS PRENATALES Que es el control prenatales Es el seguimiento medico de la mujer embarazada Evita que la paciente tenga problemas durante el embarazo Cual es la premisa Basica que incluye la consulta prenatal Los cuidados de la mujer embarazada y el nio intrauterino sin descuidar la atencin integral antes y despus del embarazo
Cuales son los objetivos de la consulta prenatal Promover y mantener el bienestar fisico, mental y social de la madre, la familia y el proximo a nacer Vigilar el crecimiento, vitalidad y edad gestacinal fetal Realizar la deteccion temprana de anomalias congenitas y tratamiento oportuno Las molestias y los sntomas menores del embarazo Detectar y manejar las complicaciones que sobrevengas durante el embarazo Preparar y educar a la madre para la lactancia materna Cuales son los requisitos basicos para la consulta prenatal Precoz: la primera consulta debe realizarse al inicio de la gestacin o la mas temprano posible Periodica: sirve para la sensibilidad Completa Extensa: que la atencin prenatal en una poblacin determinada sea en un porcentaje alto (que abarque a toda la mujer embarazada) Como definen los cuidados prenatales el colegio americano de obstetricia y ginecologia Un programa exclusivo de cuidados preparto que incluye un enfoque coordinado de cuidados medicos y el soporte psicosocial que en circunstancias optimas comienza antes de la concepcin, que abarca la totalidad del periodo anterior del parto En que consiste la evaluacion integral inicial Investigar la probabilidad del embarazo (pruebas urinarias) Investigar sobre cualquier problema actual de salud Investigar todas las patologas previas importantes Resultados de los embarazos y partos previos Todos los medicamentos que toma la paciente Antecedentes de su presin arterial, talla y peso corporal Conocer exactamente la fecha de su ultima menstruacin Definir la edad gestacinal Cuales son las manifestacines del embarazo No aparece la menstruacin Manifestacines en las mamas Alteraciones en los sentidos (olfato y gusto), debido a la presencia de gonadotropina corionica humana Mareos matinals, nauseas y vomitos Fatiga o cansancio Ganas frecuentes de orinar Cuales son las pruebas de laboratorio que se deben realizar durante la primera consulta prenatal De sangre De orina Que debemos evaluar en examen de sangre Hemograma completo: Hb, Ht, Gb, Gr, basofilos eosinofilos. Los glbulos blancos estn aumentadas hasta 13.000 Glucosa Creatinina: aumentada en problemas urinarios Anticuerpos contra HIV Anticuerpos contra rubola Determinacin del grupo y Rh de la pareja Izo inmunizacin materno fetal Que debe incluir el examen de orina Examen general Proteinuria: diagnostico de preeclapsia Urocultivo de orina de chorro medio Glucosuria
Cuerpos cetonicos Cual es la mejor forma para conocer la FPP Es conocer la FUM Defina los siguientes terminos Primipara: una mujer que ha parido una sola vez uno o mas fetos viables (todo embarazo que supera el estado abortivo) Multpara : una mujer que completo 2 o mas embarazos hasta la vialidad del feto Nuligravida: una mujer que no esta o estuvo embarazada independientemente del resultado del embarazo. El antecedente de un primer embarazo la convierte en primigravida y los embarazos ulteriores en multigravida Nulpara: una mujer que nunca completo un embarazo mas alla del estado abortivo. Abarca mujeres que nunca estuvieron embarazadas y mujeres que tuvieron abortos espontaneos Parturientas: una mujer en TDP Puerpera: una mujer que acaba de dar a luz Por que esta determinada la paridad Esta determinada por la cantidad de embarazos que llega a la vialidad fetal y no por la cantidad de fetos paridos Cual es la duracin media del embarazo Calculada desde el primer dia del ultimo periodo menstrual normal se aproxima mucho a los 280 dias o 40 semanas Para que sirve la regla de NAEGELE Para estimar la fecha probable de parto consiste en agregar 7 dias a la fecha del primer dia de la ultima menstruacin y restndo tres meses Que nos indica la presencia de lquido espumoso amarillento en la vagina Nos indica una infeccion por tricomonas Que nos indica la presencia de una secrecion similar a la nata de la leche Infeccion por candida. Una cantidad moderada de secrecion muscinosa blancuzca es un hallazgo normal Cuales son los factores de alto riesgo que deben identificarse en el embarazo Enfermedades medicas preexistentes Antecedentes de anormalidades en embarazos previos (muerte perinatal, partos prematuros, RCIU, malformaciones congenitas, hemorragia materna) Evidencia de desnutricin materna Cual es la frecuencia de las consultas prenatales 1 visita cada 4 semanas hasta las 28 semanas 1 visita cada 2 semanas entre las 28 y las 36 semanas 1 visita cada semana despus de las 36 semanas Frecuencia de consultas prenatales La OPS menciona atencin prenatal adecuada, requiere 12 consultas 1 consulta mensual durante los primeros 8 meses y el ultimo mes una consulta cada semana En que semana se pueden escuchar los ruidos cardiacos fetales Entre la semana 16-19 se puede escuchar el corazon del feto por primera vez: En 80% de las mujeres se puede escuchar la FCF a las 20 semanas En 95% de las mujeres se puede escuchar la FCF a las 21 semanas En 100% de las mujeresse puede escuchar la FCF a las 22 semanas De que depende la capacidad de escuchar la FCF Depende de varios factores: La complexin de la madre La agudeza auditiva del examinador Para que sirve la evaluacion de la altura del fondo uterino Para sacar la edad en semanas entre la 20-31 semanas la AFU equivale a la edad gestacinal Cuales son los factores que se deben tomar e cuenta para evaluar el estado de salud del feto y la madre Fetales FCF
Tamao real y su modificacion en tiempo Cantidad de lquido amnitico Parte de presentacin y estacin Actividad Maternos Presin arterial real y grado de modificacion en tiempo Peso real y su modificacion en tiempo Sntomas: cefalea, alteraciones visuales, dolor abdominal, nauseas y vomitos, sangrados, secreciones vaginales y disuria AFU en cm El examen vaginal en un estadio del embarazo: confirmacion de la parte de presentacin. Estacin de la parte de presentacin. Consistencia, borramiento dilatacin del cuello. Cual es la importancia de la deteccion de la fibronectina fetal La deteccion del nivel de esta proteina en el lquido vaginal se utilizo como indicador de riesgo del parto prematuro en mujeres con contracciones Cuales son los objetivos especificos y la actividad propuesta para cada uno en las consultas prenatales desde la concepcin hasta la semana 27 Objetivos especificos Detectar riesgos en la poblacin Confirmar el embarazo Conocer infecciones referentes del embarazo Prevenir tetano prenatal y puerperal Posible incompatibilidad sanguinea materno fetal Alcoholismo y otras adicciones Alteraciones del pezon y tumores de mama Alteraciones dentales Confirmar vida fetal Diagnostico y prevencion de partos inmaduros Detectar patologas ginecolgicas Detectar enfermedades de transmisin sexual Detectar, prevenir, tratar precozmente anemias Detectar proteinuria, glucosa y cuerpos cetonicos Actividad propuesta Evaluacion del riesgo perinatal Examen ginecoobsttrico Anamnesis Vacunacin Detectar el grupo y rh de ambos conyuges Interrogatorio directo Examen de mama Examen odontologico Diagnostico de vida fetal despus de 20 semanas Evaluar patron de contraccin uterino Examen genital papanicolao Colposcopia Nivel de Hb acido folico, hierro Urocultivo Para que nos sirve la prueba de KUNS Que es la colposcopia Nos ayuda a ver el cuello uterino magnificado con un aparato 10 veces mayor de lo normal Cuales son los objetivos especificos y la actividad propuesta para cada uno en las consultas prenatales desde la semana 28 hasta el nacimiento
Objetivo especifico Pesquisar HTA Preeclampsia: presencia de HT, edema general Presencia de proteinuria despus de las 28 semanas Detectar RCIU Detectar precozmente el embarazo multiple Detectar DM clinica o gestacinal Detectar presentacines anormales Posibles distocias pelvicas, detectar altura de presentacin del parto Actividad propuesta Determinar la presin arterial AFU, ganancia de peso materna (ecografia) AFU, maniobras de leopold, ecografia Antecedentes familiares, glucosa en sangre pruebas de tolerancia Posicin, situacin y presentacin Examen ginecolgico, evaluacion de la pelvis Cuales son los signos y sntomas que nos van a indicar sobre riesgos Cualquier hemorragia vaginal Edema de cara o manos Cefaleas severas o continuas Vision obscura y borrosa Dolor abdominal Vomitos persistentes Escalofrios y fiebre Disuria hematina Disminucin del lquido vaginal Variacin en la frecuencia en intensidad de los ruidos fetales Hacia que nos orienta los movimientos fetales Nos hace ver el estado neurologico del feto, si hay mucho movimiento fetal hay buen estado neurologico Como se controla el peso corporal El aumento total ideal en 40 semanas de embarazo es de 12-13 kg Aumento del tamao del tero La placenta El lquido amnitico El peso del feto Aumento del volumen de las mamas Aumento del volumen de la sngre circulante Idealmente se deben aumentar 1.5 kg mensuales a base de proteinas, poca grasa, pocos hidratos de carbono Cual es la ganancia de peso corporal para mujeres con embarazo unifetal BIM antes del embarazo Aumento de peso lb Total recomendado kg Reducido (BIM menor de 19.8) 28-40 12.5-18 Normal (BIM 19.8-26) 25-35 11.5-16 Elevado (BIM 26-29) 15-25 7-11.5 Obesa (BIM mayor de 29) Menor de 15 Menor de 7 Cual es el hallazgo mas notable relacionado con el aumento de peso durante el embarazo Consiste en que un amplio espectro de aumentos de peso corporal es compatible con un buen pronostico clnico Cuales son los nutrientes potencialmente capaces de ejercer efectos toxicos El hierro, el cinc, el selenio y vitaminas A, B6, C y D De cuando debe ser el suplemente diario de hierro durante el embarazo Se recomienda un suplemento diario de 30 mg escenciales para dficit de hierro en mujeres
Cual es el requerimiento de calorias durante el embarazo Se recomienda 80.000 Kcal adicionales, la mayor parte de las cuales son acumuladas durante las ultimas 20 semanas. El aumento de la ingesta calrico diaria debe ser de 300 Kcal durante el embarazo Que cantidad de proteinas se deposita durante los ultimos 6 meses de embarazo Aproximadamente 1 Kg de proteina lo que corresponde a 5-6 gr por dia que se utilizan para el crecimiento y reparacion del feto, la placenta, el tero, las mamas y el volumen sanguineo de las madres preferible que las proteinas provengan de fuentes animales Que cantidad de calcio retiene una mujer embarazada 30 gr de calcio la mayor parte de los cuales se deposita en el feto en una fase avanzada del embarazo Que produce el dficit de cinc en el feto La disminucin de cinc muy pronunciada puede causar enanismo e hipogonadismo y conducir a un trastorno especifico cutaneo denominado acrodermatitis entero hepatica que es secundario a un grave dficit de cinc congenito De cuanto es la ingesta diaria recomendada de cinc durante el embarazo Es de 15 mg Que produce la disminucin grave de yodo materno Predispone el cretinismo endemico (este trastorno se caracteriza por multiples trastornos neurologicos) Que se produce la carencia de selenio Se manifiesta con miocardiopatias a menudo fetal, en el nio de edad corta y mujeres en edad reproductiva Que sucede con la concentracin plasmatica materna de potasio durante el embarazo Disminuye aproximadamente 0.5 meq/L a mediados del embarazo Que sucede con el sodio normalmente disminuye unos meq/L durante el embarazo Que sucede con los niveles plasmaticos de B12 durante el embarazo En nivel plasmatico materno de embarazo de vitamina B12 disminuye en grado variable en los embarazos normales, esto se debe a la disminucin del nivel plasmatico de trascobalamina se previene parcialmente con la administracin de suiplementos Cual es la cantidad de vitamina C durante el embarazo Es de 70/dia lo que equivale a 20% mas de los requerido en el embarazo Como se encuentra el nivel de vitamina C El nivel plasmatico materno disminuye durante el embarazo, mientras que en la sangre del cordn es mas elevado Como se relaciona la actividad laboral con el embarazo Toda ocupacin que obligue a la mujer embarazada a realizar tareas fisicas intensas debe evitarse. Ningun trabajo o ejercicio debe prolongarse mas alla del momento en que la mujer comience a experimentar cansancio excesivo. Los viajes en aviones no se relaciona con riesgo para la mujer embarazada Cuales son las consecuencias del tabaquismo durante el embarazo Efectos adversos: bajo peso al ancer, debido a parto prematuro o a RCIU, aumento de la mortalidad fetal Cuales son las consecuencias del alcoholismo durante el embarazo Puede provocar el sndrome de alcoholismo fetal, se caracteriza por restricciones del crecimiento fetal, malformaciones faciales disfuncion del SNC Cuando aparecen las nauseas y los vomitos Comienzan entre el primero y el segundo periodo menstrual ausente y persistentes hasta alrededor de 14 semanas, las nauseas y los vomitos son mas intensos durante la maana pero puede persistir todo el dia Cual es la etiologa de las nauseas y los vomitos Puede deberse a los altos niveles sericos de gonadotropina corionica, es probable que las nauseas sean inducidas por el aumento concomintante del nivel serico de estrgeno Que es la hiperemesis gravidica Es cuando los vomitos son suficientemente graves como para provocar deshidratacion, alteracin de los niveles electroliticos y el equilibrio acido basico e incluso inanicin Cual es la etiologa del dolor lumbar leve Excesiva tension o de fatiga, la excesiva repeticin de ciertas actividades fisicas (caminar, agacharse, levantar pesas) Cual es la etiologa de las varices
Son consecuencia de la predisposicin congenita y se agravan por la postura vertical durante el periodo prolongado, el embarazo y el envejecimiento. El tratamiento de varices en extremidades inferiores, se limita a reposo periodico con elevacin de las piernas, uso de medias elasticas Que es la pica en la mujer embarazada Entojos en la mujer embarazada por alimentos inusuales y mas raramente por sustancias no alimenticias como el hielo (pagofagia), almidones (amilofagia) o arcilla (geofagia), luos autores creen que esto se debe a un grave dficit de hierro LEUCORREA Que es la leucorrea Aumento de la secrecion vaginal. El aumento de la produccin de moco por las glandulas cervicales en respuesta a la hiperestrogenemia Definicin de leucorrea Descarga anormal vaginal no hematica Como esta compuesta la secrecion vaginal normal Por secreciones: endogenas y exogenos Que glandulas poducen las secreciones vaginal endogena Glandulas sudoriparas, glandulas de bartolina, glandulas de skenne (parauretrales) Como esta compuesta la secrecion vaginal endogena Trasudados Clulas vaginales y clulas exfoliadas Moco cervical Lquido endometrial Lquido folicular Lquido peritoneal Como estn compuestas las secreciones exogenas Microorganismos de la flora vaginal Productos metabolicos Semen, anticonceptivos Productos higienicos Etiologa de la leucorrea Tricomonas vaginalis o candida albicans Que caracteriza a la vaginitis por tricomonas Se caracteria por leucorrea asociada con prurito e iritacion. En el examen microscopico de la secrecion vaginal permite identificar las tricomonas en forma de microorganismos piriforme moviles y flagelados Que es la vaginosis bacteriana La VB no es una infeccion en el sentido habital del termino, sino un defecto de la distribucin de la poblaciuon bacteriana propia de al flora vaginal normal Por que se caracteriza la Vb Por la disminucin de los lactobacilos y el exceso de las bacterias anaerobias como la garnerella vaginalis y algunas especies de bacterioides Cual es la Prevalenca de VB Varia entre el 10 y 30 % Que produce los lactobacilos Producen hidrogeno (mantienen un ph acido en la vagina) Copmo se le conocia anteriormente a la VB Vaginitis inespecifica, V. por garnerella, V. por haemophilus, corinebacterium, V. anaerobica Cual es la definicin de Vb Sndrome al no establecerse agente etiologico normal Trastornos de la flora bacteriana vaginal normal Perdida de lactobacilos Proliferacin bacteriana anaerobia Etiologa de la VB
Garnerela vaginalis, bacterioides, mobiluncos, ureplasma, estreptococos, campilobacter, micoplasma, clamidia stafilococus Cuales son los factores desencadenantes de la vaginosis bacteriana Alcalinizacion de la vagina Coitos frecuentes Duchas Cuales son las secuelas que produce la VB Aumenta el riesgo de enfermedad inflamatoria pelvica, infeccion postoperatoria, HAT, citologia con clulas anormales, aborto, RPM Como se diagnostica la VB Olor vaginal a pescado Secrecion vaginal grisacea Ph vaginal mayor o igual a 4.5 (4.5-5.7) Aumento de las clulas clue Ausencia de leucocitos (no hay inflamacion) Pruena de olor positiva (KOH) Tratamiento de la VB Metronidazol mg VO, BID/7 dias Tinidazol 2 gr vo dosis unica Metronidazol gel 5 gr por 5 dias Clindamicina via vaginal 5 gr por 5 dias Clindamicina via oral 300 mg BID por 7 dias Como se transmite la vaginosis por tricomonas Transmisin sexual 70% Carcter del MO tricomonas vaginales Parasito flagelado, anaerobio, trofozoito forma infectada Como se diagnostica vaginitis por tricomonas Descarga vaginal abundantebundadantete, purulenta, fetida no tanto como gardnerella Prurito y eritema vulvar Colpitis macular (manchas vaginales) Cervix aspecto afresado Ph vaginal mayor de 5.0 Pruena de olor positiva (KOH) Microscpicamente: tricomonas moviles, leucocitos aumentados Tratamiento de tricomoniasis vaginal Metronidazol 500 mg vo bid por 7 dias Metronidazol 2 gramos vo dosis unica No debe emplearse gel Una sola pareja sexual Cual es a etiologa de la candidiasis vulvovaginal Candida albicans Glabarato Tropicales Factores predisponentes de candidiasis vulvovaginal Antibioticos, embarazos, diabetes, inmunosupresin Como se diagnostica Prurito vulvar (sntoma principal) Descarga vaginal acuosa, densa e irritacion Disuria externa Eritema y edema vulvar Ph vaginal normal (menos de 4.5) Prueba de olor negativa Tratamiento de candidiasis vulvar
bultoconazol 2% 5 gr IV/3 dias clotrimazol 1% 1 gr IV/7 dias miconazol 2% IV /dias i. 200 mg supositorio vaginal por 3 dias ii. 100 mg supositorio vaginal por 7 dias Ticonazol 6.5% dosis unica Terconazol 0.4% 5 gr IV por 7 dias iii. 0.8% 5 gr IV/5 dias iv. 80 mg supositorio vaginal/3 dias Fluconazol 1.5 mg VO dosis unica Candidiasis vulvar cronica tratamiento VO Que caracteriza a la vaginitis inflamatoria es de causa desconocida descarga vaginal purulenta profusa ausencia de lactobacilos presencia de cocos positivos (estreptococos) ph mayor o igual a 4.5 tratamiento clindamicina 2% gr. IV/7 dias Que caracteriza a la vaginitis atrofica descarga vaginal purulenta, hemorragia, dispareunia tratamiento estrgenos conjugados 1 gr/1-2 semanas, disminucin de estrgenos, aumento de leucocitos, aumento de clulas parabasales Agente etiologico de cervicitis exocervix: mismo MO que la vaginal endocervix: neiseria, clamidia Como se diagnostica descarga vaginal muco purulenta amarilla o verde, aumento del numero de neutrofilos, diplococos gram negativos, ELISA, cultivo Tratamiento de la cervicitis ofloxacina, azitromicina, eritromicina ofloxacina, ceftriaxona, cefixima y ciprofloxacina
You might also like
- Guia Gineco 1Document117 pagesGuia Gineco 1Dunia LainezNo ratings yet
- Cuidados en GinecologiaDocument60 pagesCuidados en GinecologiaMariela VelizNo ratings yet
- Guia de GinecoDocument78 pagesGuia de GinecoNOE ERAZONo ratings yet
- Aparato Reproductor Femenino PresentacionDocument40 pagesAparato Reproductor Femenino PresentacionKarina GonzalezNo ratings yet
- Aparato Genital Femenino y Ciclo MentrualDocument19 pagesAparato Genital Femenino y Ciclo MentrualMelissa Vega DurandNo ratings yet
- Sistema ReproductorDocument28 pagesSistema ReproductorgeralNo ratings yet
- 1 Anatomia Del Aparato Genital Femenino 2022Document41 pages1 Anatomia Del Aparato Genital Femenino 2022luceroNo ratings yet
- SisreproDocument52 pagesSisreproAvril AguilarNo ratings yet
- Aparato Reproductor Femenino 220928 213151Document73 pagesAparato Reproductor Femenino 220928 213151wendy hernandezNo ratings yet
- 01a Clase Ginecología Anatomia Genital FemeninaDocument59 pages01a Clase Ginecología Anatomia Genital FemeninaEvanns Vela RuizNo ratings yet
- Aparato Reproductor Femenino Clase IIDocument16 pagesAparato Reproductor Femenino Clase IIGian CortezNo ratings yet
- ANATOMÍA Del Aparato Genital FemeninoDocument43 pagesANATOMÍA Del Aparato Genital FemeninoLAURA CARRILLONo ratings yet
- Anatomia 2.Document64 pagesAnatomia 2.Melissa PazmiñoNo ratings yet
- 2a. - Morfologia y Fisiologia Genitales ExternosDocument65 pages2a. - Morfologia y Fisiologia Genitales Externosnicolas.jaracNo ratings yet
- Anatom - Clase 11Document25 pagesAnatom - Clase 11Lesly SeydiNo ratings yet
- Aparato Genital FemeninoDocument12 pagesAparato Genital FemeninoDulce MedinaNo ratings yet
- Anatomia Reproductor Femenino-2021Document23 pagesAnatomia Reproductor Femenino-2021Oldy YanQui100% (1)
- Genital InternoDocument7 pagesGenital InternomayitaflorNo ratings yet
- SEMANA 4Document39 pagesSEMANA 4javierluis.11.09No ratings yet
- Aparato Reproductor Femenino TERMINADODocument23 pagesAparato Reproductor Femenino TERMINADOCarlaSosaHernandezNo ratings yet
- Anatomia y Fisiologia Del Aparato Reproductor FemeninoDocument18 pagesAnatomia y Fisiologia Del Aparato Reproductor Femeninoechavarria1975No ratings yet
- Aparato Reproductor FemeninoDocument27 pagesAparato Reproductor FemeninoDiego LeonNo ratings yet
- Primer DepartamentalDocument61 pagesPrimer DepartamentalXime MoranNo ratings yet
- Sistema Reproductor Femenino. LETRAS PDFDocument28 pagesSistema Reproductor Femenino. LETRAS PDFnaileabalrodriNo ratings yet
- Aparato Reproductor FemeninoDocument30 pagesAparato Reproductor FemeninoEmily GeorgaNo ratings yet
- Anatomia de Los Organos GenitalesDocument8 pagesAnatomia de Los Organos Genitalesramirezreyesnoemimarisol1No ratings yet
- Aparato Genital FemeninoDocument5 pagesAparato Genital Femeninodaniela amaroNo ratings yet
- Aparato ReproductorDocument25 pagesAparato Reproductorelizabeth farfanNo ratings yet
- Sistemareproductorfemenino 111023220615 Phpapp02Document93 pagesSistemareproductorfemenino 111023220615 Phpapp02Rafael SalesNo ratings yet
- Aparato Reproductor Femenino 1 150226185834 Conversion Gate02Document69 pagesAparato Reproductor Femenino 1 150226185834 Conversion Gate02Jhordan HuamanNo ratings yet
- Aparato Reproductor FemeninoDocument12 pagesAparato Reproductor Femenino886238No ratings yet
- Aparato Reproductor FemeninoDocument38 pagesAparato Reproductor FemeninoYaribel Kelly100% (1)
- Aparato Sexual y Reproductor Femenino.Document22 pagesAparato Sexual y Reproductor Femenino.Luis MéndezNo ratings yet
- Sistema ReproductivoDocument36 pagesSistema ReproductivoBrenda TrujilloNo ratings yet
- AnatomiaDocument14 pagesAnatomiaElga Cabrera BravoNo ratings yet
- Aparato Reproductor Femenino ObstetriciaDocument22 pagesAparato Reproductor Femenino ObstetriciaWenceslaoFigueroaRamos100% (2)
- 23 Embriologia GinecologicaDocument70 pages23 Embriologia GinecologicaYbka AndabakNo ratings yet
- TEMA 1 GOB ANATOMIA 1Document25 pagesTEMA 1 GOB ANATOMIA 1Lauro RussendekNo ratings yet
- Clase 13 Aparato Reproductor FemeninoDocument27 pagesClase 13 Aparato Reproductor FemeninoPercy JS100% (3)
- Clase 15.tejido Genital FemeninoDocument45 pagesClase 15.tejido Genital FemeninoDANIEL FABRICIO MUÑOZ GOMEZNo ratings yet
- Aparato Reproductor FemeninoDocument14 pagesAparato Reproductor FemeninoFranz Condori MamaniNo ratings yet
- Reproductor FemeninoDocument23 pagesReproductor FemeninoFrancisco ChicoNo ratings yet
- GOB ANATOMIA IIDocument32 pagesGOB ANATOMIA IILauro RussendekNo ratings yet
- Presentación DR FelixDocument37 pagesPresentación DR FelixLiliana NareaNo ratings yet
- Aparato Reproductor FemeninoDocument115 pagesAparato Reproductor FemeninoJose Luis De la cruz RomanNo ratings yet
- Ovarios y desarrollo folicularDocument7 pagesOvarios y desarrollo folicularAntonella IzquierdoNo ratings yet
- Embriología y anatomía del aparato reproductor femeninoDocument11 pagesEmbriología y anatomía del aparato reproductor femeninoJocMan Corona100% (2)
- Aparato Genital Femenino-2Document74 pagesAparato Genital Femenino-2Rod RSNo ratings yet
- Aparato Genital Femenino Ledy Luz Huyo LauraDocument23 pagesAparato Genital Femenino Ledy Luz Huyo LauraydelzulNo ratings yet
- El Sistema Reproductor FemeninoDocument93 pagesEl Sistema Reproductor FemeninoJovany Aguilar ValienteNo ratings yet
- Aparato Genital FemeninoDocument37 pagesAparato Genital FemeninoMontse DGNo ratings yet
- Anatomía de Sistemas 11de AbrilDocument58 pagesAnatomía de Sistemas 11de AbrilMarisel Matamala MoralesNo ratings yet
- Útero y Ovarios AnatomiaDocument35 pagesÚtero y Ovarios AnatomiaMario Urdaneta Muñoz100% (1)
- Clasificacion de PapanicolauDocument48 pagesClasificacion de PapanicolauViianey Navii SpoockNo ratings yet
- Cirugias Obstetricas y GinecologicasDocument119 pagesCirugias Obstetricas y GinecologicasFabiola Quiroz Diaz0% (1)
- Reproductor Femenino (Parte 1)Document22 pagesReproductor Femenino (Parte 1)Cinthia GallardoNo ratings yet
- MF0712_1 - Operaciones auxiliares en reproducción ganaderaFrom EverandMF0712_1 - Operaciones auxiliares en reproducción ganaderaNo ratings yet
- Articulo de Endo para Semana 6 PDFDocument13 pagesArticulo de Endo para Semana 6 PDFSUSAN LUCINDA MEJIA TIPAZNo ratings yet
- Documento Yaquiii91234Document7 pagesDocumento Yaquiii91234Jaquelina DiplacidoNo ratings yet
- Clase de Talla Baja - Abordaje y DiagnósticoDocument14 pagesClase de Talla Baja - Abordaje y DiagnósticoGSENo ratings yet
- Caso Clínico de Un Niño Con NeumoniaDocument13 pagesCaso Clínico de Un Niño Con NeumoniaPatricia ZegarraNo ratings yet
- 3 ProtozoariosDocument122 pages3 ProtozoariosLia MaytaNo ratings yet
- Acupuntura Aplicaciones y Mecanismos - En.esDocument13 pagesAcupuntura Aplicaciones y Mecanismos - En.esFrank Camilo Jimenez LoaizaNo ratings yet
- Ayuno PreoperatorioDocument17 pagesAyuno PreoperatorioVf Brescia NahomiNo ratings yet
- Protocolo de Bioseguridad - Sede - Graciela Jimenez de BustamanteDocument16 pagesProtocolo de Bioseguridad - Sede - Graciela Jimenez de BustamanteJenuar Palacios FlórezNo ratings yet
- Catálogo de Servicios de Urgencias Murcia 2016Document134 pagesCatálogo de Servicios de Urgencias Murcia 2016Suave Framemberg MaríaNo ratings yet
- Guia Antimicrobianos Uso EmpiricoDocument37 pagesGuia Antimicrobianos Uso Empiricoabrilmarzo9No ratings yet
- Actividad Integradora 3 Módulo 3Document7 pagesActividad Integradora 3 Módulo 3Mario GarcíaNo ratings yet
- Problemas éticos y legales en la Unidad QxDocument26 pagesProblemas éticos y legales en la Unidad QxNo Esquetesea Infiel Otrasme EntrenanparatiNo ratings yet
- Enfermedades de Transmision SexualDocument11 pagesEnfermedades de Transmision SexualYASMIN GARCIANo ratings yet
- Cirugias GinecologicasDocument57 pagesCirugias GinecologicasDiana Magaly Cruz ChavezNo ratings yet
- Celulitis Preseptal y Celulitis OrbitariaDocument14 pagesCelulitis Preseptal y Celulitis OrbitariaMRaquel Wong100% (1)
- Guía para EndoscopíaDocument6 pagesGuía para EndoscopíaedomaldoNo ratings yet
- Protocolo Tecnicas QuirurgicasDocument130 pagesProtocolo Tecnicas QuirurgicasValeria Clímaco100% (1)
- Genes LB y LTDocument26 pagesGenes LB y LTGustavo CgNo ratings yet
- Anamnesis para VideoDocument2 pagesAnamnesis para VideoMaría José FredesNo ratings yet
- Placa BacterianaDocument5 pagesPlaca BacterianaDaniela Paulina Riveros DonosoNo ratings yet
- Ramp 202 18-3-4Document2 pagesRamp 202 18-3-4Patricia Liliana RodríguezNo ratings yet
- 063 - Fracaso Renal Agudo en El Paciente CriticoDocument11 pages063 - Fracaso Renal Agudo en El Paciente CriticoToujours ÁmeNo ratings yet
- 0102 Enfermería en Cuidados Críticos Del AdultoDocument7 pages0102 Enfermería en Cuidados Críticos Del AdultoJorge AlbaNo ratings yet
- Plan de PartoDocument1 pagePlan de PartoEder EscalanteNo ratings yet
- Diabetes GestacionalDocument23 pagesDiabetes GestacionalGuilliana Miranda Ajalcriña100% (1)
- Uso Correcto de La AerocamaraDocument2 pagesUso Correcto de La AerocamaraOscarNo ratings yet
- Clase 19 - Esclerosis Sistémica ProgresivaDocument44 pagesClase 19 - Esclerosis Sistémica ProgresivaSergio Córdova BrillanteNo ratings yet
- Plan Covid - Ne Cochamarca PDFDocument44 pagesPlan Covid - Ne Cochamarca PDFAquiles Blas CadilloNo ratings yet
- Factura BnoDocument219 pagesFactura BnoFormularios IncodolNo ratings yet